Psoriatic arthritis (PsA) และ rheumatoid arthritis (RA) เป็นโรคแพ้ภูมิตัวเองที่มีผลต่อข้อต่อ ทั้งสองมีอาการอักเสบและลุกลามทำให้ข้อตึงปวดและบวมรวมทั้งความเมื่อยล้าอย่างต่อเนื่อง นอกจากนี้ทั้งสองยังเกิดขึ้นในเปลวไฟและสามารถรักษาได้ด้วยยาที่ช่วยยับยั้งระบบภูมิคุ้มกัน
อย่างไรก็ตาม PsA และ RA เป็นโรคที่แตกต่างกันและความแตกต่างมีความสำคัญเมื่อพูดถึงการพยากรณ์โรคและแนวทางที่ดีที่สุดในการจัดการแต่ละเงื่อนไข
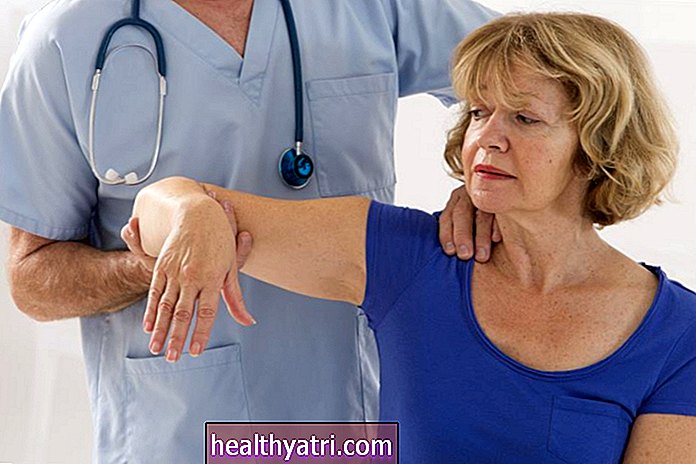
Wavebreakmedia / iStockด้วย PsA อาการร่วมจะเชื่อมโยงอย่างแน่นหนากับการอักเสบของผิวหนังจากโรคสะเก็ดเงิน (ความผิดปกติของภูมิต้านทานผิดปกติที่กำหนดเป้าหมายไปที่เซลล์ผิวหนัง) ด้วย RA ระบบภูมิคุ้มกันจะมุ่งเป้าไปที่เนื้อเยื่อข้อต่อเป็นหลัก
กระบวนการของโรคที่แตกต่างกันหมายความว่าเงื่อนไขได้รับการวินิจฉัยด้วยวิธีการที่แตกต่างกันและยังต้องใช้วิธีการรักษาที่แตกต่างกัน
อาการ
ความแตกต่างหลักอย่างหนึ่งระหว่าง PsA และ RA คือการกระจายของข้อต่อที่ได้รับผลกระทบ โรคทั้งสองสามารถทำให้เกิดการทำลายข้อต่อเล็ก ๆ ในมือและเท้ารวมทั้งข้อต่อที่ใหญ่กว่าของหัวเข่าสะโพกไหล่และกระดูกสันหลัง
รูปแบบการมีส่วนร่วม
ด้วย PsA รูปแบบของการมีส่วนร่วมของข้อต่อมักไม่สมมาตร - ข้อต่อที่ได้รับผลกระทบที่ด้านใดด้านหนึ่งของร่างกายจะไม่ได้รับผลกระทบจากอีกด้านหนึ่ง มีเพียง 15% ของผู้ที่มี PsA เท่านั้นที่จะเป็นโรคข้ออักเสบแบบสมมาตรซึ่งเป็นภาวะที่ถือว่าก้าวหน้าและรุนแรงกว่าโรคข้ออักเสบแบบอสมมาตร
ในทางตรงกันข้ามรูปแบบของ RA นั้นมีลักษณะสมมาตร - ข้อต่อเดียวกันทั้งสองข้างของร่างกายจะได้รับผลกระทบ
การมีส่วนร่วมของกระดูกสันหลัง
ความแตกต่างที่น่าสังเกตอีกประการระหว่าง PsA และ RA คือการมีส่วนร่วมของกระดูกสันหลัง PsA มักจะปรากฏร่วมกับโรคข้ออักเสบในกระดูกสันหลังตามแนวแกน (กระดูกสันหลัง) ในขณะที่ RA มักจะ จำกัด อยู่ที่กระดูกสันหลังส่วนคอ (กระดูกคอ)
ด้วยเหตุนี้ PsA จึงรวมอยู่ในร่างกายของความผิดปกติที่เรียกว่า spondyloarthropathies และ RA ไม่ได้
ความเสียหายของกระดูก
จากทั้งสองโรค RA มีโอกาสที่จะรุนแรงมากขึ้น การสึกกร่อนของกระดูกเป็นลักษณะสำคัญของ RA ซึ่งทำให้เกิดการสูญเสียกระดูกที่แปลแล้วและกลับคืนไม่ได้ (osteolysis) รวมถึงการทำให้เสียโฉมของข้อต่อและการสูญเสียการทำงานของข้อ
สิ่งเดียวกันนี้สามารถเกิดขึ้นได้กับ PsA แต่ผลกระทบมักจะลึกซึ้งน้อยกว่ามาก การสูญเสียกระดูกส่วนใหญ่ใน PsA นั้น จำกัด อยู่ที่กระดูกส่วนปลาย (กระดูกนิ้วและนิ้วเท้าที่อยู่ใกล้เล็บหรือเล็บเท้ามากที่สุด) เฉพาะเมื่อรูปแบบที่ผิดปกติของโรค (เรียกว่าโรคข้ออักเสบ mutilans) เกิดขึ้นซึ่งการทำให้เสียโฉมของข้อต่อสามารถเกิดขึ้นได้อย่างรวดเร็วและรุนแรง
นิ้วมือนิ้วเท้าและผิวหนัง
เบาะแสอีกประการหนึ่งคือการนำเสนอของโรคที่นิ้วมือและนิ้วเท้า ด้วย PsA ข้อต่อส่วนปลาย (ที่อยู่ใกล้เล็บมากที่สุด) จะเป็นจุดเน้นของอาการปวดบวมและตึง ในทางตรงกันข้าม RA เกี่ยวข้องกับข้อต่อใกล้เคียงเป็นหลัก (ซึ่งอยู่เหนือข้อนิ้ว)
ด้วย PsA ที่รุนแรงนิ้วอาจมีลักษณะคล้ายไส้กรอก (เรียกว่า dactylitis) ทำให้กำปั้นของคุณยาก แม้ว่าสิ่งนี้สามารถเกิดขึ้นได้กับ RA แต่ก็ไม่ใช่จุดเด่นของ PsA
ประมาณ 85% ของคน PsA ที่มีรูปแบบของโรคสะเก็ดเงินที่พบมากที่สุดโดยมีลักษณะเป็นแผ่นผิวหนังที่แห้งและเป็นขุย ยิ่งไปกว่านั้นครึ่งหนึ่งจะมีโรคสะเก็ดเงินที่เล็บในขณะที่ทำการวินิจฉัย สิ่งเหล่านี้ไม่เกิดขึ้นกับ RA
สาเหตุ
โรคแพ้ภูมิตัวเองเป็นภาวะที่ระบบภูมิคุ้มกันโจมตีเซลล์และเนื้อเยื่อปกติโดยผิดพลาด โดยปกติเซลล์ภูมิคุ้มกันและโปรตีน (แอนติบอดี) จะกำหนดเป้าหมายแอนติเจน (ตัวระบุเฉพาะ) บนพื้นผิวของผู้รุกรานที่ติดเชื้อเช่นแบคทีเรีย หากแอนติบอดี "โปรแกรมผิด" ก็สามารถกำหนดเป้าหมายไปยังเซลล์ปกติได้ สิ่งเหล่านี้เรียกว่า autoantibodies
แม้ว่า PsA และ RA ทั้งสองจะมีผลต่อข้อต่อ แต่เป้าหมายที่แท้จริงของการโจมตีด้วยภูมิคุ้มกันแตกต่างกันมาก
โรคข้ออักเสบรูมาตอยด์
ด้วย RA เป้าหมายหลักของการโจมตีของภูมิต้านทานเนื้อเยื่อคือข้อต่อโดยเฉพาะอย่างยิ่งซินโนวิโอไซต์ซึ่งเป็นเซลล์ในเยื่อบุของข้อต่อ การอักเสบที่ตามมาทำให้ synoviocytes แพร่กระจายมากเกินไปส่งผลให้เกิดเหตุการณ์ซ้อนกัน ได้แก่ ;
- ความหนาของเยื่อบุข้อต่อ (synovial hyperplasia)
- การแทรกซึมของโปรตีนอักเสบ (ไซโตไคน์) เข้าไปในข้อต่อ
- การทำลายกระดูกอ่อนข้อต่อกระดูกและเส้นเอ็นอย่างต่อเนื่อง
โรคข้ออักเสบสะเก็ดเงิน
ด้วย PsA ระบบภูมิคุ้มกันจะกำหนดเป้าหมายไปที่ keratinocytes ซึ่งเป็นเซลล์ผิวหนังชนิดหนึ่งเมื่อเกิดเหตุการณ์นี้เซลล์จะขยายตัวในอัตราเร่งซึ่งนำไปสู่การพัฒนาของโรคสะเก็ดเงินในกรณีส่วนใหญ่ (แต่ไม่ใช่ทั้งหมด)
เมื่อเวลาผ่านไปการอักเสบสามารถโจมตีส่วนอื่น ๆ ของร่างกายเช่นเล็บตาและลำไส้ เมื่อข้อต่อและเนื้อเยื่อรอบ ๆ ได้รับผลกระทบเรียกว่า PsA
แม้ว่า synovial hyperplasia จะเป็นลักษณะของ PsA แต่ก็มีแนวโน้มที่จะรุนแรงน้อยกว่า RA
แม้ว่าสิ่งนี้อาจชี้ให้เห็นว่า PsA เป็นเพียงผลของโรคสะเก็ดเงิน แต่ก็มีบางคนที่เชื่อว่าพวกเขาเป็นสองโรคที่แตกต่างกันโดยมีสาเหตุทางพันธุกรรมหรือสิ่งแวดล้อมที่แตกต่างกัน คนอื่น ๆ ให้เหตุผลว่า PsA และโรคสะเก็ดเงินเป็นโรคหนึ่งที่จำแนกได้ดีกว่าภายใต้ชื่อโรคสะเก็ดเงินที่เป็นเอกภาพ
การวินิจฉัย
แพทย์มีการทดสอบเครื่องมือและเกณฑ์การวินิจฉัยที่จำเป็นในการวินิจฉัยขั้นสุดท้ายของ RA PsA ไม่สามารถพูดได้เช่นเดียวกัน
โรคข้ออักเสบรูมาตอยด์
หากคุณมีอาการและอาการแสดงของ RA แพทย์ของคุณจะสั่งการทดสอบเพื่อดูว่าผลลัพธ์ตรงตามเกณฑ์การวินิจฉัยที่กำหนดโดย American College of Rheumatology (ACR) และ European League Against Rheumatism (EULAR):
- การตรวจเลือดอัตโนมัติ: Rheumatoid factor (RF) และ anti-cyclic citrullinated peptide (anti-CCP) autoantibodies พบได้ในคนส่วนใหญ่ที่มี RA
- เครื่องหมายเลือดอักเสบ: C-reactive protein (CRP) และการตกตะกอนของเม็ดเลือดแดง (ESR) ซึ่งวัดการอักเสบมักจะสูงขึ้นใน RA
- การทดสอบภาพ: การเอ็กซ์เรย์หรือการถ่ายภาพด้วยคลื่นสนามแม่เหล็ก (MRI) อาจระบุการสึกกร่อนของกระดูกและการลดลงของพื้นที่ข้อต่อ
จากนั้นผลของการทดสอบตลอดจนระยะเวลาตำแหน่งและความรุนแรงของอาการจะถูกนำมาใช้ในระบบการจำแนก ACR คะแนนสะสมตั้งแต่ 6 ขึ้นไป (จาก 10 คะแนนที่เป็นไปได้) ให้ความมั่นใจในระดับสูงว่า RA เป็นสาเหตุของอาการของคุณ
โรคข้ออักเสบสะเก็ดเงิน
PsA ต่างจาก RA โดยส่วนใหญ่จะได้รับการวินิจฉัยจากการตรวจร่างกายและการทบทวนประวัติทางการแพทย์ของคุณ ไม่มีการตรวจเลือดหรือการศึกษาภาพที่สามารถวินิจฉัยโรคได้อย่างชัดเจน แพทย์ของคุณจะมองหาเบาะแสที่บ่งบอกถึง PsA แทนอย่างชัดเจน ได้แก่ :
- การมีส่วนร่วมของข้อต่อแบบอสมมาตร
- การมีส่วนร่วมของผิวหนัง
- การมีส่วนร่วมของเล็บ
- ประวัติครอบครัวของ PsA และ / หรือโรคสะเก็ดเงิน
- ปัจจัยกระตุ้นที่ทำให้เกิดโรค ได้แก่ การติดเชื้อสเตรปยาบางชนิดและการสัมผัสอากาศที่เย็นและแห้ง
การเอ็กซเรย์หรือ MRI อาจระบุความผิดปกติแบบ "pencil-in-a-cup" ซึ่งปลายนิ้วมีลักษณะเหมือนดินสอเหลาและกระดูกที่อยู่ติดกันสึกจนมีรูปร่างคล้ายถ้วย ความผิดปกตินี้ส่งผลกระทบต่อประมาณ 5% ถึง 15% ของผู้ที่มี PsA ซึ่งโดยปกติจะอยู่ในระยะลุกลามของโรค
หากผิวหนังได้รับผลกระทบการตรวจชิ้นเนื้อเนื้อเยื่อสามารถให้หลักฐานที่ชัดเจนของ PsA และช่วยแยกความแตกต่างจากสภาพผิวเรื้อรังอื่น ๆ
การทดสอบในห้องปฏิบัติการและการถ่ายภาพอื่น ๆ ส่วนใหญ่ใช้เพื่อยกเว้นสาเหตุอื่น ๆ ที่เป็นไปได้มากกว่าเพื่อยืนยัน PsA
เงื่อนไขอื่น ๆ ที่มักจะอยู่ในการวินิจฉัยแยกโรคของ PsA ได้แก่ :
- โรคข้ออักเสบรูมาตอยด์
- โรคเกาต์
- โรคข้อเข่าเสื่อม
- Ankylosing spondylitis
- โรคไขข้ออักเสบ
การรักษา
การออกกำลังกายการลดน้ำหนักและการเลิกสูบบุหรี่ถือเป็นแง่มุมมาตรฐานของการรักษาทั้ง RA และ PsA อาการเล็กน้อยถึงปานกลางมักได้รับการรักษาด้วยยาต้านการอักเสบที่ไม่ต้องสั่งโดยแพทย์หรือยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์ (NSAIDs)
การรักษาอื่น ๆ ได้รับการปรับให้เหมาะกับสภาพที่เฉพาะเจาะจง
คอร์ติโคสเตียรอยด์
คอร์ติโคสเตียรอยด์เป็นยาประเภทหนึ่งที่ใช้ในการบรรเทาอาการอักเสบ Prednisone เป็นยาคอร์ติโคสเตียรอยด์ที่ใช้กันมากที่สุดและเมื่อใช้ในการรักษา RA หรือ PsA มักใช้ในรูปแบบเม็ดยาหรือฉีดเข้าไปในข้อต่อเพื่อบรรเทาอาการในระยะสั้น
- ด้วย PsA บางครั้งใช้ยาคอร์ติโคสเตียรอยด์ในช่วงที่มีอาการรุนแรง อย่างไรก็ตามควรใช้ด้วยความระมัดระวังเนื่องจากสามารถกระตุ้นให้เกิดโรคสะเก็ดเงินในรูปแบบรุนแรงที่เรียกว่า Von Zumbusch pustular psoriasis
- ด้วย RA มักกำหนดให้ยาคอร์ติโคสเตียรอยด์ในขนาดต่ำร่วมกับยาอื่น ๆ เพื่อหลีกเลี่ยงผลข้างเคียงจึงใช้ในระยะสั้นเท่านั้น คอร์ติโคสเตียรอยด์สามารถฉีดเข้าข้อเพื่อรักษาอาการปวดเฉียบพลันได้
ยาลดความอ้วนที่ปรับเปลี่ยนโรค (DMARDs)
ยาลดความอ้วนที่ปรับเปลี่ยนโรค (DMARDs) เช่น methotrexate และ Arava (leflunomide) มีประสิทธิภาพในการจัดการทั้ง RA และ PsA แม้ว่าจะมีหลักฐานมากมายที่สนับสนุนการใช้ในการรักษา RA แต่ประสิทธิผลของพวกเขาในผู้ที่มี PsA นั้นมีข้อสรุปน้อยกว่ามาก
Methotrexate (ถือเป็น DMARD บรรทัดแรกสำหรับความผิดปกติของภูมิต้านทานผิดปกติหลายชนิด) ได้รับการอนุมัติสำหรับการรักษาโรคสะเก็ดเงิน แต่ไม่ใช่ PsA ด้วยเหตุนี้จึงมักใช้นอกฉลากในการรักษา PsA
สารยับยั้ง TNF
สารยับยั้ง TNF เป็นยาทางชีววิทยาที่ป้องกันเนื้องอกเนื้อร้ายแฟกเตอร์ (TNF) ซึ่งเป็นโปรตีนภูมิคุ้มกัน ในขณะที่ TNF มีบทบาททั้งใน PsA และ RA แต่กลไกการทำงานของมันเป็นหัวใจสำคัญในการรักษาความเสียหายที่เกิดจาก PsA และสารยับยั้ง TNF มีแนวโน้มที่จะทำงานได้ดีกว่าในผู้ที่มี PsA มากกว่า RA
จากการศึกษาในปี 2554 จากเดนมาร์กพบว่า 60% ของผู้ที่เป็นโรค PsA ได้รับการบรรเทาอาการอย่างต่อเนื่องในขณะที่ใช้สารยับยั้ง TNF เทียบกับเพียง 44% ของผู้ที่มี RA
สารยับยั้ง TNF ที่ใช้กันทั่วไปในการรักษา PsA และ RA ได้แก่ Enbrel (etanercept), Humira (adalimumab) และ Remicade (infliximab)
ขั้นตอนการรักษา
โดยทั่วไปแล้ว RA จะได้รับการรักษาในช่วงเวลาของการวินิจฉัยเพื่อป้องกันการสึกกร่อนของกระดูกที่ไม่สามารถกลับคืนได้และการสลายตัวของกระดูกที่สามารถพัฒนาได้ภายในระยะเวลาสองปี การรักษาในระยะลุกลามเป็นสิ่งสำคัญอย่างยิ่งสำหรับผู้ที่มีแนวโน้มที่จะเป็นโรค RA ขั้นรุนแรงตามผลการทดสอบ
PsA ซึ่งแตกต่างจาก RA อาจจำเป็นต้องได้รับการรักษาเมื่อมีอาการเท่านั้น เมื่ออาการทุเลาลงหรือโรคอยู่ในระหว่างการทุเลาอาจต้องหยุดพักจากการรักษา อย่างไรก็ตามหาก PsA มาพร้อมกับโรคสะเก็ดเงินในระดับปานกลางถึงรุนแรงการรักษาอย่างต่อเนื่อง (รวมถึง methotrexate ชีววิทยาหรือการบำบัดแบบผสมผสาน) อาจได้รับการกำหนดเพื่อให้ได้ประโยชน์ทั้งสองเงื่อนไข
คู่มือการอภิปรายเกี่ยวกับโรคข้ออักเสบสะเก็ดเงิน
รับคำแนะนำที่พิมพ์ได้ของเราสำหรับการนัดหมายแพทย์ครั้งต่อไปของคุณเพื่อช่วยให้คุณถามคำถามที่ถูกต้อง

ส่งให้ตัวเองหรือคนที่คุณรัก
ลงชื่อคู่มือการสนทนาของแพทย์นี้ถูกส่งไปที่ {{form.email}}
เกิดข้อผิดพลาด กรุณาลองอีกครั้ง.
.jpg)