รูปภาพ Paul Biris / Getty
ประเด็นที่สำคัญ
- มีการค้นพบแอนติบอดีที่ทำให้เป็นกลางซึ่งหยุด SARS-CoV-2 ไม่ให้จับกับเซลล์ของเราในเลือดของผู้ป่วย COVID-19 จำนวนมาก
- ในขณะที่ผู้ป่วยเกือบทั้งหมดดูเหมือนจะมีแอนติบอดี แต่ความเข้มข้นของพวกเขาจะแตกต่างกันไปในแต่ละบุคคล
- การค้นพบนี้สามารถช่วยในการพัฒนาวัคซีนและการถ่ายเลือดที่มีประสิทธิภาพซึ่งสามารถป้องกันและรักษา COVID-19 ได้
การวิจัยใหม่ชี้ให้เห็นว่าระบบภูมิคุ้มกันของเกือบทุกคนสามารถสร้างแอนติบอดีที่แข็งแกร่งพอที่จะต่อต้าน SARS-CoV-2 ได้หากพวกเขาสัมผัสกับไวรัส แต่ไม่ใช่ทุกคนที่สามารถทำประโยชน์ได้เพียงพอ อย่างไรก็ตามหากวัคซีนได้รับการออกแบบมาเพื่อกำหนดเป้าหมายแอนติบอดีเหล่านี้โดยเฉพาะนักวิทยาศาสตร์คิดว่าวัคซีนจะช่วยเพิ่มการตอบสนองของภูมิคุ้มกันได้อย่างมีประสิทธิภาพ
หลังจากศึกษาตัวอย่างเลือดจาก 149 คนที่หายจาก COVID-19 นักวิจัยจาก Rockefeller University ในนิวยอร์กสามารถแยกแอนติบอดี 3 ชนิดที่สามารถต่อต้านไวรัส SARS-CoV-2 ได้แม้จะมีความเข้มข้นต่ำก็ตามไวรัสก็ถือว่าเป็น “ ถูกทำให้เป็นกลาง” เมื่อมันไม่สามารถจำลองตัวเองได้อีกต่อไป ตัวอย่างเลือดส่วนใหญ่พบว่ามีความสามารถในการทำให้ไวรัสเป็นกลางได้ไม่ดี แต่การตรวจสอบอย่างใกล้ชิดพบว่าพวกเขาทั้งหมดมีเซลล์อย่างน้อยบางส่วนที่จำเป็นในการสร้างแอนติบอดีที่มีศักยภาพทั้งสามชนิด
"การตอบสนองของแอนติบอดีต่อ SARS-CoV-2 นั้นมีความหลากหลายมากในหลาย ๆ คนบางคนมีการตอบสนองที่ชัดเจนบางคนก็ตอบสนองที่อ่อนแอหรือตรวจไม่พบเท่านั้น" Davide F. Robbiani, MD, PhD, หัวหน้าห้องปฏิบัติการวิทยาภูมิคุ้มกันและ โรคติดเชื้อที่สถาบันวิจัยชีวการแพทย์ประเทศสวิตเซอร์แลนด์และหนึ่งในนักวิจัยหลักของการศึกษา Rockefeller กล่าวกับ Verywell "การค้นพบที่น่าประหลาดใจที่สุดของเราคือไม่ว่าผลการตอบสนองในแต่ละบุคคลจะมีประสิทธิภาพเท่าใดเราก็สามารถพบแอนติบอดีที่มีองค์ประกอบเกือบเหมือนกันในผู้บริจาคหลายรายที่พักฟื้น (หายแล้ว)”
วัคซีน COVID-19: ติดตามว่ามีวัคซีนชนิดใดบ้างใครสามารถรับวัคซีนได้บ้างและปลอดภัยเพียงใด
การตอบสนองทางภูมิคุ้มกันเพียงเล็กน้อยสามารถไปได้ไกล
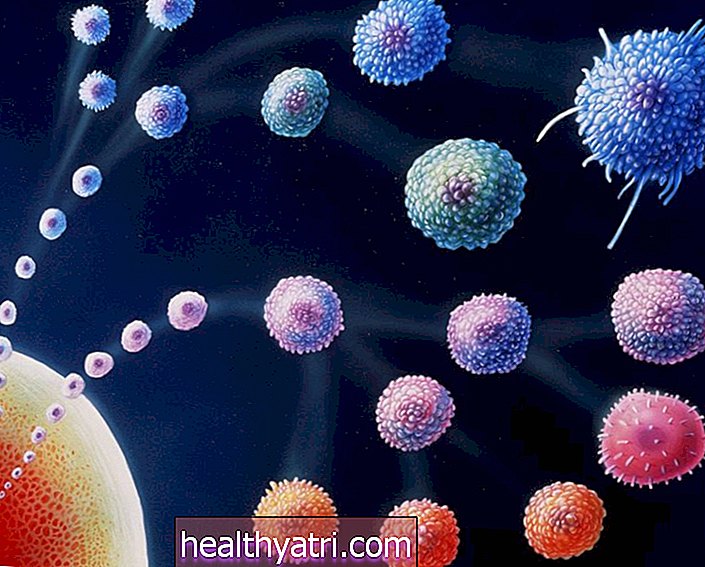
นักวิจัยกล่าวว่าเคล็ดลับนี้เป็นการระบุคนจำนวนน้อยที่เป็นคนแรกเป็นสามารถสร้างการตอบสนองที่เป็นกลางอย่างมากต่อ SARS-CoV-2 การตอบสนองภูมิคุ้มกันต่อไวรัสที่ประสบความสำเร็จทำให้เกิดสิ่งที่เรียกว่าเซลล์ B และจำนวนมาก
“ สิ่งที่ยอดเยี่ยมเกี่ยวกับเซลล์ B ของหน่วยความจำก็คือหากพวกมันกลับมามีส่วนร่วมกับ [ไวรัส] ที่พวกมันเจาะจงอีกครั้งพวกมันจะแยกความแตกต่างออกไปอย่างรวดเร็วในเซลล์ที่สามารถหลั่งแอนติบอดีจำนวนมหาศาลได้” อลิซโชปริญญาเอกสาขาภูมิคุ้มกันวิทยาหลังปริญญาเอก เพื่อนที่ Rockefeller University บอก Verywell “ แอนติบอดีเหล่านี้สามารถตรวจพบได้ในซีรั่ม [เลือด]”
กล่าวอีกนัยหนึ่งเซลล์ B เหล่านี้ไม่เพียง แต่สร้างแอนติบอดีที่จำเป็นในการป้องกันการติดเชื้อเท่านั้น แต่ยังหาได้ง่ายอีกด้วย
เมื่อนักวิจัยรู้ว่าพวกเขากำลังมองหาอะไรพวกเขาสามารถตรวจสอบตัวอย่างเลือดจากผู้ที่มีความสามารถในการต่อต้านไวรัสต่ำ พวกเขาพบว่าตัวอย่างเหล่านี้มีแอนติบอดีประเภทเดียวกับตัวอย่างที่แข็งแรงกว่า แต่มีความเข้มข้นต่ำกว่ามาก
เป้าหมายระยะยาว? การสร้างวัคซีนเพื่อเพิ่มความเข้มข้นเหล่านั้น
“ ถ้า [ความเข้มข้นของแอนติบอดี] ของคุณลดลงคุณจะได้รับการฉีดกระตุ้นที่หวังว่าจะฟื้นฟูการตอบสนองของเซลล์ B ของหน่วยความจำได้” โชกล่าว “ สิ่งนี้จะสร้างแอนติบอดีในซีรัมในระดับสูง”
ในช่วงเวลาเดียวกันการถ่ายเลือดสามารถเพิ่มแอนติบอดีได้
ในขณะที่การวิจัยและพัฒนาวัคซีนยังอยู่ระหว่างดำเนินการแพทย์ได้ใช้แอนติบอดีที่เป็นกลางจากเลือดของผู้ที่ฟื้นจากโควิด -19 เพื่อรักษาผู้ป่วยวิกฤตแล้วตัวอย่างที่บริจาคเรียกว่าพลาสมาพักฟื้นจะได้รับการถ่ายเลือดเพื่อเพิ่ม แอนติบอดี SARS-CoV2 ในผู้ป่วย Mount Sinai Health System ในนิวยอร์กซิตี้เป็นครั้งแรกในสหรัฐอเมริกาที่ทดลองด้วยกระบวนการที่เรียกว่าการแลกเปลี่ยนพลาสมาเพื่อการรักษาเพื่อจุดประสงค์นี้
“ ด้วยพลาสมาพักฟื้นยิ่งผู้ป่วยได้รับยาเร็วเท่าไหร่ก็ยิ่งดี” Makeda Robinson, MD, PhD ผู้เชี่ยวชาญด้านโรคติดเชื้อจาก Stanford University กล่าวกับ Verywell “ คำแนะนำส่วนใหญ่จากไวรัสที่เกิดขึ้นก่อนหน้านี้คือการพยายามให้พลาสมาพักฟื้นผู้คนภายในสองสัปดาห์แรกหลังจากเริ่มมีอาการ แต่ฉันคิดว่ายังคงมีโอกาสเกิดขึ้นได้แม้จะมีอาการของโรครุนแรงแล้วก็ตาม”
โรบินสันเพิ่มพลาสม่าพักฟื้นอาจมีประโยชน์ในการป้องกัน COVID-19
“ ดูเหมือนว่าแอนติบอดีที่ทำให้เป็นกลางสามารถสร้างผลกระทบได้มากขึ้นเมื่อได้รับก่อนที่จะมีอาการของโรครุนแรง” เธอกล่าว “ หากคุณเป็นผู้ปฏิบัติงานที่จำเป็นหรือบุคลากรทางการแพทย์คุณอาจได้รับการถ่ายแอนติบอดีก่อนที่จะมีปฏิสัมพันธ์ที่มีความเสี่ยงสูงกับผู้ป่วย ด้วยวิธีนี้คุณจะได้รับการส่งเสริมระบบภูมิคุ้มกันของคุณก่อนที่คุณจะสัมผัส "
สิ่งนี้หมายถึงอะไรสำหรับคุณ
ไม่ว่าคน ๆ หนึ่งจะตอบสนองภูมิคุ้มกันต่อ COVID-19 ได้ดีเพียงใดดูเหมือนว่าทุกคนจะสามารถพัฒนาแอนติบอดีที่สามารถต่อต้านไวรัสได้ การระบุแอนติบอดีเหล่านี้เป็นก้าวสำคัญสำหรับทั้งวัคซีนและการถ่ายเลือดซึ่งสามารถทำให้การตอบสนองของบุคคลต่อไวรัสมีประสิทธิภาพมากขึ้น
แอนติบอดีเหล่านี้จะอยู่ได้นานแค่ไหน?
งานวิจัยก่อนหน้านี้จากหวู่ฮั่นประเทศจีนซึ่งเป็นศูนย์กลางของ COVID-19 พบว่าแอนติบอดีที่ทำให้เป็นกลางในผู้ป่วยที่หายแล้วอาจอยู่ในร่างกายได้เพียง 3 เดือนเท่านั้นซึ่งไม่ได้ให้การป้องกันในระยะยาวอย่างแน่นอน แต่นักวิจัยจาก Rockefeller University กล่าวว่าเป็นเรื่องปกติ เพื่อให้แอนติบอดีเสื่อมลงเมื่อเวลาผ่านไปและวัคซีนควรยืดอายุของแอนติบอดีเหล่านี้
“ ฉันไม่คิดว่าการตอบสนองของแอนติบอดีที่มีอายุสั้นเป็นสัญญาณว่าระบบภูมิคุ้มกันล้มเหลวในการตอบสนองต่อไวรัสโคโรนา” โชกล่าว “ ระบบภูมิคุ้มกันของเราตอบสนองต่อการติดเชื้อที่แตกต่างกัน บางคนอาจกระตุ้นการตอบสนองของแอนติบอดีที่มีศักยภาพซึ่งคงอยู่ไปตลอดชีวิตและบางตัวก็ไม่ทำเช่นนั้น สิ่งนี้ไม่เหมาะอย่างยิ่งในแง่ของการป้องกัน COVID-19 แต่ไม่มีอะไรที่เราไม่สามารถเอาชนะได้ด้วยวัคซีนที่มีประสิทธิภาพ”
โรบินสันอธิบายว่าภูมิคุ้มกันจากการติดเชื้อตามธรรมชาติอาจแตกต่างจากภูมิคุ้มกันที่ได้รับจากวัคซีนในรูปแบบที่สำคัญ
“ การติดเชื้อตามธรรมชาตินำไปสู่การตอบสนองที่กว้างขึ้นซึ่งอาจแตกต่างกันมากขึ้น” เธอกล่าว “ การฉีดวัคซีนซึ่งกำหนดเป้าหมายเฉพาะส่วนของไวรัสมักนำไปสู่การตอบสนองของระบบภูมิคุ้มกันที่เป็นเนื้อเดียวกันมากขึ้นซึ่งอาจแคบและมีศักยภาพมากขึ้นเล็กน้อย”
วัคซีน SARS-CoV-2 จำนวนมากที่อยู่ระหว่างการพัฒนามีเป้าหมายไปที่โปรตีนที่พบในไวรัสซึ่งเชื่อว่าเป็นส่วนที่จับกับเซลล์ที่เป็นโฮสต์ในมนุษย์ ตัวอย่างเช่นแอนติบอดีที่มีศักยภาพทั้งสามที่ค้นพบโดยทีม Rockefeller University เชื่อมโยงกับสามส่วนที่แตกต่างกันในการเพิ่มขึ้นนี้ อย่างไรก็ตาม Robbiani กล่าวว่าวัคซีนเป็นเพียงส่วนหนึ่งของปริศนาในการเพิ่มแอนติบอดีของเรา
“ การทดลองเบื้องต้นในมนุษย์มีแนวโน้มดี แต่วัคซีน SARS-CoV-2 ยังไม่มีในขณะนี้” เขากล่าว “ อย่าลืมว่าวัคซีนเป็นเพียงแนวทางเดียวในการป้องกันไวรัสโคโรนา”





.jpg)



.jpg)