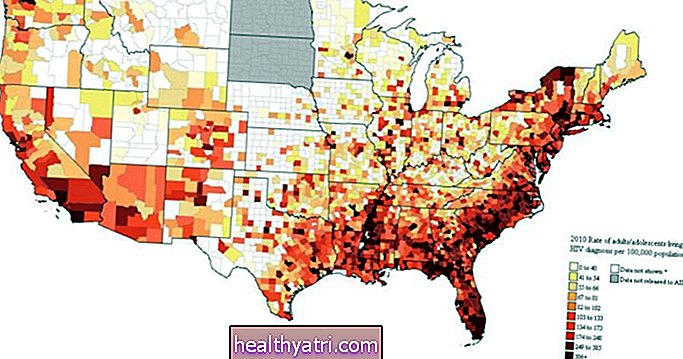
แม้จะมีการวิจัยมากว่า 35 ปี แต่นักวิทยาศาสตร์ก็ยังไม่พบวิธีรักษาไวรัสเอชไอวี (human immunodeficiency virus) ซึ่งเป็นไวรัสที่ทำให้เกิดโรคภูมิคุ้มกันบกพร่อง (AIDS)
การรักษาด้วยยาต้านไวรัส (ART) ถือเป็นความก้าวหน้าครั้งสำคัญที่ช่วยยับยั้งไวรัสได้ แต่ก็ไม่สามารถรักษาได้ และในขณะที่มีบางกรณีที่ได้รับการเผยแพร่อย่างดีซึ่งกล่าวกันว่าเอชไอวีสามารถรักษาให้หายได้รวมถึงทิโมธีบราวน์หรือที่เรียกว่าผู้ป่วยเบอร์ลิน - ยังไม่มีแนวทางที่สามารถกำจัดเอชไอวีได้อย่างสม่ำเสมอและปลอดภัยเป็นรายบุคคล ในระดับโลกน้อยกว่ามาก ถึงกระนั้นก็ตามความคืบหน้ากำลังดำเนินการอยู่
TEK IMAGE / SCIENCE PHOTO LIBRARY / Getty Images
ความท้าทาย
มีสาเหตุหลายประการที่การค้นหาวิธีรักษาเอชไอวี / เอดส์ถือเป็นหนทางแห่งความท้าทายที่ยาวนานหลังจากความท้าทาย เอชไอวีเป็นไวรัสที่ซับซ้อนหลายแง่มุมและเปลี่ยนแปลงตลอดเวลาซึ่งทำให้ยากที่จะติดตาม
ความท้าทายทั่วไปบางประการในปัจจุบันที่ต้องเผชิญกับการวิจัยเอชไอวี ได้แก่ :
- การเข้าถึงประชากรส่วนใหญ่ที่เสี่ยงต่อการติดเชื้อเอชไอวีและการแพร่เชื้อ
- การตรวจสอบให้แน่ใจว่าการวิจัยเกิดขึ้นโดยได้รับความยินยอมจากผู้เข้าร่วมซึ่งหมายความว่าพวกเขาเข้าใจทั้งความเสี่ยงและประโยชน์ของการทดลองอย่างถ่องแท้
- การพัฒนาผู้สมัครวัคซีนเอชไอวีที่ปลอดภัยและมีประสิทธิภาพเพื่อทดสอบผ่านการทดลองทางคลินิกกับสัตว์เลี้ยงลูกด้วยนมทั้งที่เป็นมนุษย์และที่ไม่ใช่มนุษย์
- ได้รับความเข้าใจที่ดีขึ้นเกี่ยวกับกลไกการตอบสนองภูมิคุ้มกันในมนุษย์
- โดยคำนึงถึงผู้ป่วยที่เป็นโรคเอชไอวีในการวิจัยดังนั้นการรักษาใด ๆ ที่เป็นไปได้จะเป็นประโยชน์ต่อผู้คนให้มากที่สุด
- ให้ความสำคัญกับการศึกษาเกี่ยวกับการบรรเทาอาการที่พบในผู้ป่วยหายากที่หยุดการรักษา
- การระบุความหมายของ "การรักษา" สำหรับเอชไอวี
- ลดความอัปยศที่ยังคงอยู่รอบ ๆ เอชไอวีโดยมีจุดมุ่งหมายเพื่อลดผลกระทบต่อการมีส่วนร่วมในการวิจัยเอชไอวี
- ได้รับความเข้าใจที่ดีขึ้นเกี่ยวกับวิธีการรักษาโรคติดเชื้อเอชไอวีอย่างมีประสิทธิภาพและจัดการความล้มเหลวในการรักษา
ลดเกียร์
แม้ว่าจะไม่ใช่วิธี "รักษา" แต่กลยุทธ์ "การรักษาเพื่อป้องกัน" (TasP) ซึ่งเกี่ยวข้องกับการรับประทานยาเอชไอวีทุกวันมีประสิทธิผลสูงในการลดการแพร่เชื้อสำหรับผู้ที่ติดเชื้อเอชไอวีอยู่แล้ว
ยิ่งไปกว่านั้นในปี 2020 มีการประกาศว่าอายุขัยของผู้ติดเชื้อเอชไอวีในสหรัฐอเมริกาเท่ากับผู้ที่ไม่เคยติดเชื้อไวรัสแม้ว่าพวกเขาจะมีสุขภาพที่ดีน้อยกว่ามากก็ตาม
ตามหลักการแล้วขั้นตอนต่อไปคือการพัฒนาวัคซีนเอชไอวีที่ปลอดภัยและมีประสิทธิภาพ แต่ในปัจจุบันมีความท้าทายบางอย่างที่กำลังดำเนินการกับการวิจัย
ความแปรปรวนทางพันธุกรรม
อุปสรรคที่สำคัญที่สุดอย่างหนึ่งในการสร้างวัคซีนเอชไอวีที่มีประสิทธิผลอย่างกว้างขวางคือความหลากหลายทางพันธุกรรมและความแปรปรวนของไวรัสเอง
ความท้าทายของวงจรการจำลองแบบ
แทนที่จะสามารถมุ่งเน้นไปที่เชื้อเอชไอวีสายพันธุ์เดียวนักวิจัยต้องพิจารณาถึงข้อเท็จจริงที่ว่ามันแพร่พันธุ์ได้อย่างรวดเร็วซึ่งอาจทำให้เกิดการกลายพันธุ์และสายพันธุ์ใหม่ได้ วงจรการจำลองแบบของเอชไอวีใช้เวลามากกว่า 24 ชั่วโมงเล็กน้อย
และแม้ว่ากระบวนการจำลองแบบจะรวดเร็ว แต่ก็ยังไม่ถูกต้องที่สุด - การสร้างสำเนาที่กลายพันธุ์จำนวนมากในแต่ละครั้งซึ่งจะรวมกันเป็นสายพันธุ์ใหม่เมื่อไวรัสถูกถ่ายทอดระหว่างคนที่แตกต่างกัน
ตัวอย่างเช่นใน HIV-1 (เชื้อ HIV สายพันธุ์เดียว) มี 13 ชนิดย่อยที่แตกต่างกันและชนิดย่อยที่เชื่อมโยงกันตามภูมิศาสตร์โดยมีการเปลี่ยนแปลง 15% ถึง 20% ภายในชนิดย่อยและรูปแบบต่างๆได้ถึง 35% ระหว่างชนิดย่อย
สิ่งนี้ไม่เพียง แต่เป็นความท้าทายในการสร้างวัคซีน แต่ยังเป็นเพราะสายพันธุ์ที่กลายพันธุ์บางสายพันธุ์สามารถต้านทานโรค ART ซึ่งหมายความว่าบางคนมีการกลายพันธุ์ของไวรัสที่ก้าวร้าวมากขึ้น
อ่างเก็บน้ำแฝง
นอกเหนือจากสายพันธุ์เอชไอวีที่มีการพัฒนาและกลายพันธุ์อย่างต่อเนื่องแล้วความท้าทายอีกประการหนึ่งในการพัฒนาวัคซีนคือสิ่งที่เรียกว่าแหล่งกักเก็บแฝง สิ่งเหล่านี้เกิดขึ้นในระยะแรกสุดของการติดเชื้อเอชไอวีและสามารถ "ซ่อน" ไวรัสจากการตรวจหาภูมิคุ้มกันได้อย่างมีประสิทธิภาพเช่นเดียวกับผลของ ART
ซึ่งหมายความว่าหากหยุดการรักษาไปแล้วเซลล์ที่ติดเชื้อแอบแฝงสามารถเปิดใช้งานได้อีกครั้งทำให้เซลล์เริ่มสร้างเอชไอวีอีกครั้ง
แม้ว่า ART สามารถยับยั้งระดับเอชไอวี แต่ก็ไม่สามารถกำจัดแหล่งกักเก็บเอชไอวีแฝงได้ซึ่งหมายความว่า ART ไม่สามารถรักษาการติดเชื้อเอชไอวีได้
ภูมิคุ้มกันอ่อนเพลีย
นอกจากนี้ยังมีความท้าทายของภูมิคุ้มกันที่อ่อนเพลียซึ่งมาพร้อมกับการติดเชื้อเอชไอวีในระยะยาว นี่คือการสูญเสียความสามารถของระบบภูมิคุ้มกันในการรับรู้ไวรัสอย่างค่อยเป็นค่อยไปและเริ่มการตอบสนองที่เหมาะสม
วัคซีนเอชไอวีทุกชนิดการรักษาโรคเอดส์หรือการรักษาอื่น ๆ จะต้องสร้างขึ้นโดยคำนึงถึงความอ่อนเพลียของภูมิคุ้มกันค้นหาวิธีแก้ไขและชดเชยความสามารถที่ลดลงของระบบภูมิคุ้มกันของบุคคลเมื่อเวลาผ่านไป
ความคืบหน้าในช่วงต้น
ในขณะที่ความคืบหน้าในการรักษาเอชไอวีเป็นไปอย่างเชื่องช้า แต่ก็ยังมีความหวังอยู่ตลอดเวลาซึ่งบ่งชี้ว่านักวิทยาศาสตร์อาจเข้าใกล้การรักษาที่มีประสิทธิภาพอย่างกว้างขวาง
ผู้ป่วยเบอร์ลิน
บางทีกรณีที่เป็นที่รู้จักกันดีที่สุดคือทิโมธีบราวน์หรือที่เรียกว่า "ผู้ป่วยเบอร์ลิน" ซึ่งถือได้ว่าเป็นบุคคลแรกที่ได้รับการ "รักษาให้หายขาด" จากเชื้อเอชไอวี
แม้จะมีชื่อเล่นว่าบราวน์เกิดในสหรัฐอเมริกา แต่ได้รับการวินิจฉัยว่าติดเชื้อเอชไอวีในปี 2538 ขณะศึกษาอยู่ที่ประเทศเยอรมนี สิบปีต่อมาเขาได้รับการวินิจฉัยว่าเป็นมะเร็งเม็ดเลือดขาวชนิดไมอีลอยด์เฉียบพลัน (AML) และจำเป็นต้องปลูกถ่ายเซลล์ต้นกำเนิดเพื่อให้มีโอกาสรอดชีวิตจากมะเร็งได้
เมื่อแพทย์พบว่า Brown ตรงกับผู้บริจาค 267 ราย (หลายคนไม่พบคู่เดียว) จึงตัดสินใจใช้ยาที่มีการกลายพันธุ์ที่เรียกว่า CCR5-delta 32 ซึ่งคิดว่าสามารถกระตุ้นภูมิคุ้มกันของ HIV ได้
สามเดือนหลังจากการปลูกถ่ายเมื่อเดือนกุมภาพันธ์ 2550 ไม่พบเชื้อเอชไอวีในเลือดของบราวน์อีกต่อไป และในขณะที่เขายังคงมีภาวะแทรกซ้อนของโรคมะเร็งเม็ดเลือดขาวและจำเป็นต้องปลูกถ่ายเซลล์ต้นกำเนิดเพิ่มเติมการติดเชื้อเอชไอวีของบราวน์ก็ไม่กลับมา นั่นยังคงเป็นเช่นนั้นจนกระทั่งเขาเสียชีวิตในปี 2020 จากโรคมะเร็งเม็ดเลือดขาว
แพทย์ที่ Brigham and Women's Hospital ในบอสตันพยายามใช้เทคนิคการปลูกถ่ายเซลล์ต้นกำเนิดที่คล้ายกันกับผู้ป่วย 2 รายระหว่างปี 2551 ถึง 2555 แม้ว่าจะไม่ใช้ผู้บริจาคที่มีการกลายพันธุ์ของเดลต้า 32 ก็ตาม แม้ว่าในช่วงแรกผู้ป่วยจะมีระดับเอชไอวีที่ตรวจไม่พบในระยะ 10 และ 13 เดือน แต่ต่อมาทั้งคู่ก็ผ่านการตอบสนองของไวรัส
ผู้ป่วยลอนดอน
การศึกษาในปี 2019 ได้รับการตีพิมพ์โดยให้รายละเอียดเกี่ยวกับบุคคลที่สอง Adam Castillejo ซึ่งคราวนี้รู้จักกันในชื่อ "the London Patient" ซึ่งดูเหมือนว่าจะได้รับการรักษาให้หายขาดจากเชื้อเอชไอวีด้วย
สถานการณ์ของเขาคล้ายกับบราวน์ตรงที่เขาเป็นมะเร็งได้รับเคมีบำบัดเพื่อล้างระบบภูมิคุ้มกันของเขาจากนั้นก็ทำการปลูกถ่ายเซลล์ต้นกำเนิดโดยใช้เซลล์ของผู้บริจาคที่มีการกลายพันธุ์ทางพันธุกรรมที่นำไปสู่ภูมิคุ้มกันของเอชไอวี
จนถึงขณะนี้มีหลักฐานทางคลินิกว่า Castillejo ได้รับการบรรเทาอาการ HIV-1 เป็นเวลา 30 เดือนโดยไม่มีไวรัสที่สามารถจำลองแบบได้แม้ว่าจะยังไม่ชัดเจนว่าจะดำเนินต่อไปหรือไม่
และในขณะที่การใช้การปลูกถ่ายเซลล์ต้นกำเนิดเพื่อสร้างภูมิคุ้มกันเอชไอวีอาจประสบความสำเร็จสำหรับ Brown และ Castillejo แต่ก็ไม่ใช่สิ่งที่จะนำมาใช้ในรูปแบบปัจจุบันในการปฏิบัติทางคลินิกตามปกติในเร็ว ๆ นี้
กระบวนการหลายขั้นตอนนี้ไม่เพียง แต่มีราคาแพง แต่ยังเกี่ยวข้องกับความเสี่ยงและอันตรายที่อาจเกิดขึ้นกับผู้ป่วยมากเกินไป
เนื่องจาก Brown และ Castillejo ต่างก็เป็นมะเร็งและต้องการการปลูกถ่ายเซลล์ต้นกำเนิดอยู่แล้วการค้นหาผู้บริจาคที่มีการกลายพันธุ์ของเดลต้า 32 จึงสมเหตุสมผล อย่างไรก็ตามไม่ใช่ทางเลือกที่เป็นไปได้สำหรับคนที่ไม่เป็นมะเร็งในการเข้ารับการรักษาเฉพาะทางนี้
แม้จะมีข้อ จำกัด ในทางปฏิบัติในการรักษา แต่กรณีเหล่านี้ก็นำเสนอข้อมูลเชิงลึกของนักวิทยาศาสตร์ที่มีการวิจัยขั้นสูงในการรักษาเอชไอวีในรูปแบบที่สำคัญ
การบำบัดด้วยยีนโดยใช้เซลล์ต้นกำเนิด
การรักษาประเภทหนึ่งที่แสดงศักยภาพเบื้องต้นคือการบำบัดด้วยยีนที่ใช้เซลล์ต้นกำเนิดซึ่งเป็นแนวทางที่ได้รับการแจ้งจากกรณีของบราวน์เป็นส่วนใหญ่
จุดมุ่งหมายคือการสร้างผู้ที่มีระบบภูมิคุ้มกันของเอชไอวีขึ้นมาใหม่โดยการปลูกถ่ายเซลล์ต้นกำเนิดเม็ดเลือดที่ได้รับการดัดแปลงพันธุกรรมด้วยยีนต่อต้านเอชไอวีซึ่งไม่เพียง แต่สามารถต่ออายุตัวเองได้เท่านั้น แต่ยังสามารถเพิ่มจำนวนและสร้างความแตกต่างให้เป็นเซลล์ภูมิคุ้มกันที่โตเต็มที่ได้อีกด้วย
มีความสำเร็จในการวิจัยยีนบำบัดโดยใช้เซลล์ต้นกำเนิดในระยะเริ่มต้น
การศึกษาในปี 2018 ที่เกี่ยวข้องกับลิงแสมที่ติดเชื้อเอชไอวีพบว่าการปลูกถ่ายเซลล์ต้นกำเนิดที่แก้ไขยีนสามารถลดขนาดของ "แหล่งกักเก็บไวรัส" ที่อยู่เฉยๆซึ่งสามารถเปิดใช้งานอีกครั้งเพื่อสร้างสำเนาของไวรัสเพิ่มเติมได้
มีความคืบหน้าเพิ่มเติมกับบิชอพ จากการศึกษาในปี 2564 นักวิจัยได้กำหนดสูตรที่จะทำนายปริมาณเซลล์ต้นกำเนิดในอุดมคติที่จำเป็นในการรักษาเอชไอวี
ยังคงต้องดำเนินการให้เสร็จสิ้น
แม้ว่าแนวทางดังกล่าวจะแสดงให้เห็นถึงคำมั่นสัญญาในสัตว์เลี้ยงลูกด้วยนม แต่ก็ไม่สามารถทำซ้ำได้ในระดับโลก
ตอนนี้เป้าหมายคือการจำลองผลของการปลูกถ่ายเซลล์ต้นกำเนิดของ Brown และ Castillejo ในมนุษย์คนอื่น ๆ แต่ไม่มีความเป็นพิษที่จะต้องได้รับเคมีบำบัดก่อน
แอนติบอดีที่เป็นกลางในวงกว้าง
รูปแบบวัคซีนที่มีแนวโน้มมากที่สุดในปัจจุบันเกี่ยวข้องกับแอนติบอดีที่เป็นกลางในวงกว้าง (bNAbs) ซึ่งเป็นแอนติบอดีชนิดหายากที่สามารถกำหนดเป้าหมายไปยังเชื้อเอชไอวีสายพันธุ์ส่วนใหญ่ได้
BNAbs ถูกค้นพบครั้งแรกในผู้ควบคุมระดับสูงของเอชไอวีหลายคนซึ่งดูเหมือนว่าจะมีความสามารถในการยับยั้งการจำลองแบบของไวรัสโดยไม่ใช้ยา ART และไม่แสดงหลักฐานการลุกลามของโรค แอนติบอดีพิเศษเหล่านี้บางตัวเช่น VRC01 สามารถต่อต้านเชื้อเอชไอวีได้มากกว่า 95%
ปัจจุบันนักวิจัยด้านวัคซีนพยายามกระตุ้นการสร้าง bNAbs
การศึกษาเกี่ยวกับลิงในปี 2019 แสดงให้เห็นถึงคำมั่นสัญญา หลังจากได้รับวัคซีนเอชไอวีเพียงครั้งเดียวลิง 6 ใน 12 ตัวในการทดลองได้พัฒนาแอนติบอดีที่ช่วยชะลอการติดเชื้อได้อย่างมีนัยสำคัญและในสองกรณีแม้กระทั่งป้องกันได้
bNAbs แสดงคำสัญญา
วิธีนี้ยังอยู่ในขั้นเริ่มต้นของการทดลองในมนุษย์แม้ว่าในเดือนมีนาคม 2020 จะมีการประกาศว่าเป็นครั้งแรกที่นักวิทยาศาสตร์สามารถคิดค้นวัคซีนที่กระตุ้นให้เซลล์ของมนุษย์สร้าง bNAbs ได้
นี่เป็นการพัฒนาที่น่าทึ่งหลังจากการศึกษาที่ผ่านมาหลายปีซึ่งจนถึงจุดนี้ได้รับการขัดขวางจากการขาดการตอบสนอง bNAb ที่มีประสิทธิภาพหรือเฉพาะเจาะจง
การย้อนกลับของเวลาแฝง
จนกว่านักวิทยาศาสตร์จะสามารถ“ ล้าง” แหล่งกักเก็บเอชไอวีที่แฝงอยู่ได้ก็ไม่น่าเป็นไปได้ที่วัคซีนหรือวิธีการรักษาใด ๆ จะสามารถกำจัดไวรัสได้อย่างสมบูรณ์
สารบางตัวรวมถึงสารยับยั้ง HDAC ที่ใช้ในการรักษาโรคมะเร็งได้แสดงให้เห็นถึงคำมั่นสัญญา แต่ยังไม่สามารถบรรลุได้ในระดับสูงโดยไม่เสี่ยงต่อความเป็นพิษ ยิ่งไปกว่านั้นนักวิทยาศาสตร์ยังไม่แน่ใจว่าอ่างเก็บน้ำเหล่านี้มีขนาดกว้างขวางเพียงใด
ถึงกระนั้นก็หวังว่าการรวมกันของสารย้อนกลับเวลาแฝงกับวัคซีน (หรือสารฆ่าเชื้ออื่น ๆ ) จะประสบความสำเร็จด้วยกลยุทธ์การทดลองเชิงการรักษาที่เรียกว่า "เตะแล้วฆ่า" (หรือที่เรียกว่า "ช็อกและฆ่า") ซึ่งอยู่ระหว่างการตรวจสอบ
กลยุทธ์การเตะและฆ่า
เป็นกระบวนการสองขั้นตอน:
- ประการแรกยาที่เรียกว่า latency-reverseing agents ถูกใช้เพื่อเปิดใช้งานอีกครั้งที่เอชไอวีแฝงที่ซ่อนอยู่ในเซลล์ภูมิคุ้มกัน (ส่วน "เตะ" หรือ "ช็อก")
- จากนั้นเมื่อเซลล์ภูมิคุ้มกันถูกกระตุ้นใหม่ระบบภูมิคุ้มกันของร่างกายหรือยาต้านเอชไอวีสามารถกำหนดเป้าหมายและฆ่าเซลล์ที่เปิดใช้งานใหม่ได้
น่าเสียดายที่ตัวแทนการย้อนกลับเวลาแฝงเพียงอย่างเดียวไม่สามารถลดขนาดของแหล่งกักเก็บไวรัสได้
กลยุทธ์การย้อนกลับของเวลาแฝงอื่นอาจเกี่ยวข้องกับสารยับยั้ง PD-1 เช่น Keytruda (pembrolizumab) ซึ่งแสดงให้เห็นถึงคำมั่นสัญญาในการล้างแหล่งกักเก็บของไวรัสในขณะที่อาจย้อนกลับความอ่อนเพลียของภูมิคุ้มกัน
PD-1 ทำหน้าที่เป็นจุดตรวจภูมิคุ้มกันและแสดงออกที่ผิวของเซลล์ที่ติดเชื้ออย่างต่อเนื่อง แต่ในตอนนี้ก็ยังไม่ชัดเจนว่า PD-1 มีบทบาทในการทำงานในการแฝงตัวของเอชไอวีและการคงอยู่ของแหล่งกักเก็บหรือไม่
คำจาก Verywell
แม้ว่าจะมีความคืบหน้าในการรักษาเอชไอวี แต่ก็เร็วเกินไปที่จะบอกว่าเมื่อใดที่อาจเกิดการพัฒนาขึ้น
โชคดีที่นักวิทยาศาสตร์มีความก้าวหน้าอย่างมากในการป้องกันเอชไอวีโดยเฉพาะอย่างยิ่งการป้องกันโรคก่อนสัมผัสสาร (หรือ PrEP) แนวคิดเบื้องหลัง PrEP คือการให้ผู้ที่มีความเสี่ยงสูงในการติดเชื้อเอชไอวี แต่ไม่ติดเชื้อมีโอกาสป้องกันไม่ให้เกิดขึ้นได้ด้วยการทานยาวันละครั้ง เมื่อใช้อย่างถูกต้องและสม่ำเสมอ PrEP จะช่วยลดความเสี่ยงในการติดเชื้อเอชไอวีจากเพศสัมพันธ์ได้ประมาณ 99% และจากการฉีดยาลง 74%
แต่จนกว่าจะพบวิธีรักษาผลลัพธ์ที่ดีที่สุดสำหรับผู้ติดเชื้อเอชไอวีคือการรักษาด้วยยาต้านไวรัสซึ่งสามารถลดความเสี่ยงของการเจ็บป่วยที่เกี่ยวข้องกับเอชไอวีและรักษาอายุขัยไว้ได้ - สำหรับผู้ที่อยู่ในสหรัฐอเมริกาซึ่งมีระยะเวลาใกล้เคียงกับผู้ที่ไม่ มีเชื้อเอชไอวี
.jpg)
.jpg)