มะเร็งปากมดลูกอาจถูกสงสัยโดยอาศัย Pap smear ซึ่งเป็นการตรวจคัดกรองตามปกติและได้รับการวินิจฉัยว่ามีการตรวจชิ้นเนื้อปากมดลูก ตามที่ American Cancer Society ระบุว่าผู้หญิงที่มีอายุระหว่าง 25 ถึง 65 ปีควรได้รับการตรวจคัดกรองด้วยการทดสอบ HPV หลักหรือการทดสอบ HPV ร่วมกับ Pap smear ทุก ๆ ห้าปีหรือการตรวจ Pap smear เพียงอย่างเดียวทุกๆสามปี
อาจแนะนำให้ทำการทดสอบบ่อยขึ้นสำหรับผู้ที่มีความเสี่ยงสูงหรือมีผลการตรวจที่ผิดปกติในอดีตนอกจากนี้ยังมีการทดสอบอื่น ๆ ที่สามารถระบุมะเร็งปากมดลูกได้โดยเฉพาะในระยะที่ลุกลามมากขึ้น
ดีมาก
ตรวจสอบตัวเอง
อาการของมะเร็งปากมดลูกมักจะไม่ปรากฏจนกว่ามะเร็งจะดำเนินไปในระยะที่ก้าวหน้าพอสมควร HPV ซึ่งเป็นสาเหตุที่พบบ่อยที่สุดของมะเร็งปากมดลูกมักไม่ก่อให้เกิดอาการซึ่งเป็นสาเหตุที่สำคัญมากที่จะต้องมีการตรวจทางนรีเวชตามกำหนดเวลา
สิ่งที่ต้องระวัง:
อย่างไรก็ตามมีบางสิ่งที่คุณสามารถมองหาได้ การสังเกตสิ่งเหล่านี้จะไม่ช่วยให้คุณสามารถวินิจฉัยมะเร็งปากมดลูกได้ แต่เป็นเพียงสัญญาณที่คุณควรไปพบแพทย์:
- เลือดออกผิดปกติในมดลูก
- หูดที่อวัยวะเพศซึ่งอาจนูนขึ้นไม่เจ็บปวดและมีสีผิว (แม้ว่าสายพันธุ์ของ HPV ที่รับผิดชอบต่อหูดที่อวัยวะเพศจะไม่เชื่อมโยงกับมะเร็งปากมดลูก)
- เพิ่มความถี่ในการปัสสาวะ
- อาการปวดกระดูกเชิงกรานโดยเฉพาะอย่างยิ่งในระหว่างมีเพศสัมพันธ์
- ตกขาว
ห้องปฏิบัติการและการทดสอบ
การเปลี่ยนแปลงที่ผิดปกติของปากมดลูกมักเกิดขึ้นในช่วงหลายปี เนื่องจากเซลล์ปากมดลูกต้องผ่านการเปลี่ยนแปลงหลายอย่างก่อนที่จะกลายเป็นเซลล์มะเร็งจึงเป็นไปได้ที่จะตรวจหาหลักฐานของ HPV หรือการเปลี่ยนแปลงก่อนเกิดมะเร็งด้วยการตรวจวินิจฉัย
สองวิธีที่ง่ายที่สุด ได้แก่ :
Pap Smear
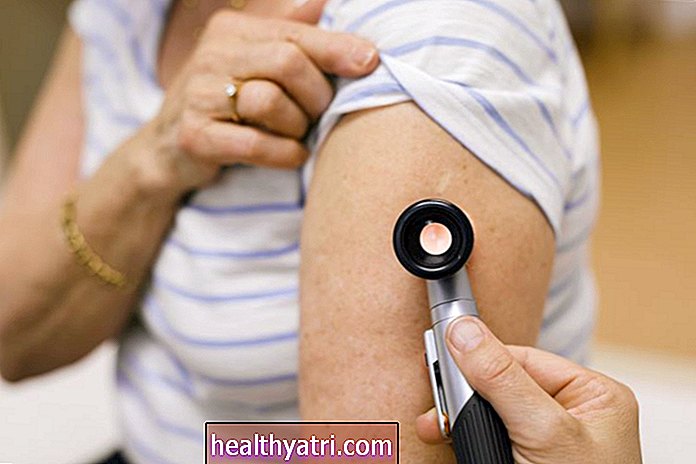
การตรวจ Pap smear มีบทบาทสำคัญในการวินิจฉัยมะเร็งปากมดลูกผู้หญิงส่วนใหญ่พบว่าตนเองเป็นมะเร็งปากมดลูกหรือมะเร็งปากมดลูกได้อย่างไร เป็นการทดสอบง่ายๆที่สามารถเปิดเผยความผิดปกติของปากมดลูกได้นานก่อนที่จะกลายเป็นมะเร็ง
โดยปกติการตรวจ Pap smear จะทำในห้องตรวจระหว่างการตรวจทางนรีเวชตามปกติในระหว่างการตรวจ Pap smear แพทย์ของคุณจะเอาเนื้อเยื่อจำนวนเล็กน้อยออกจากปากมดลูก ทำได้โดยการเช็ดปากมดลูกเบา ๆ ด้วยแปรงขนาดเล็ก (เช่นไม้กายสิทธิ์มาสคาร่า) หรือสำลีก้าน
ใช้เวลาเพียงไม่กี่วินาทีในการรวบรวมตัวอย่าง ผู้หญิงบางคนรู้สึกเป็นตะคริวเล็กน้อยคล้ายกับปวดประจำเดือนหลังจากนี้ แต่โดยปกติแล้วจะไม่มีอาการปวด
เซลล์จะถูกตรวจด้วยกล้องจุลทรรศน์และเซลล์ที่ผิดปกติเรียกว่า dysplasia ของปากมดลูก
dysplasia ของปากมดลูกแบ่งได้ดังนี้:
- ASCUS (เซลล์ผิดปกติที่มีนัยสำคัญไม่ทราบแน่ชัด) อธิบายถึงการเปลี่ยนแปลงใด ๆ ที่ผิดปกติเล็กน้อย สาเหตุอาจเกิดจากอะไรก็ได้ตั้งแต่การติดเชื้อไปจนถึงการพัฒนาเซลล์มะเร็งก่อนวัย ASCUS ไม่ใช่ข้อบ่งชี้ของ dysplasia ของปากมดลูกจนกว่าจะมีการทดสอบยืนยันเพิ่มเติม
- AGUS (เซลล์ต่อมผิดปกติที่มีนัยสำคัญไม่ทราบแน่ชัด) หมายถึงความผิดปกติของเซลล์ต่อมที่สร้างเมือกแม้ว่าจะไม่ได้รับการจัดประเภทในทางเทคนิคว่าเป็น dysplasia ของปากมดลูก แต่ AGUS อาจเป็นสัญญาณบ่งชี้ถึงภาวะร้ายแรง ผลลัพธ์ของ AGUS ถือว่าหายากเกิดขึ้นน้อยกว่า 1% ของผล Pap smear ทั้งหมด
- LGSIL (แผลในช่องปากแบบ squamous ระดับต่ำ) หมายความว่าการทดสอบตรวจพบ dysplasia ที่ไม่รุนแรงเป็นการค้นพบที่พบบ่อยที่สุดและในกรณีส่วนใหญ่จะหายไปเองภายในสองปี
- HGSIL (แผลในช่องปากแบบ squamous คุณภาพสูง) เป็นการจำแนกประเภทที่รุนแรงมากขึ้นซึ่งหากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาอาจนำไปสู่การพัฒนาของมะเร็งปากมดลูก
หากคุณมี Pap smear ที่ผิดปกติสิ่งสำคัญอย่างยิ่งที่คุณต้องปฏิบัติตามคำแนะนำจากแพทย์ของคุณไม่ว่าจะเป็นการตรวจคอลโปสโคปการตรวจชิ้นเนื้อปากมดลูกหรือการตรวจ Pap smear ซ้ำในหนึ่งปี
การทดสอบ HPV
การทดสอบ HPV เป็นอีกหนึ่งการทดสอบที่สำคัญซึ่งอาจทำได้โดยลำพังหรือในเวลาเดียวกันกับการตรวจ Pap smear หากมีการตรวจ Pap smear เพียงอย่างเดียวและมีความผิดปกติมักจะสามารถทำการทดสอบ HPV กับตัวอย่างเดียวกันได้ตัวอย่างที่เก็บรวบรวมจะถูกส่งไปยังห้องปฏิบัติการเพื่อระบุไวรัส
แม้ว่าจะมีไวรัสมากกว่า 100 สายพันธุ์ แต่ไม่ใช่ทั้งหมดที่ก่อให้เกิดมะเร็ง มะเร็งปากมดลูกประมาณ 70% เกิดจาก HPV 16 และ HPV 18 โดยอีก 20% ของมะเร็งปากมดลูกเกี่ยวข้องกับการติดเชื้อ HPV 31, 33, 34, 45, 52 และ 58 ไวรัส HPV เพิ่มเติมที่มี เชื่อมโยงกับมะเร็ง ได้แก่ HPV 35, 39, 51, 56, 59, 66 และ 68
ขั้นตอน
หากการตรวจ Pap smear ของคุณพบความผิดปกติของปากมดลูกอาจมีการนัดตรวจคอลโปสโคปการตรวจคอลโปสโคปเป็นการตรวจในสำนักงานที่ช่วยให้แพทย์สามารถตรวจดูปากมดลูกได้อย่างใกล้ชิดยิ่งขึ้นด้วยโคลโปสโคปซึ่งเป็นเครื่องมือที่มีการฉายแสงเพื่อขยายปากมดลูก วางไว้นอกช่องคลอดระหว่างการตรวจ ภาพที่เห็นจากโคลโปสโคปอาจถูกฉายบนหน้าจอเพื่อดูรายละเอียดเพิ่มเติมและการวางแผนการตรวจชิ้นเนื้อ
แพทย์อาจทำการตรวจชิ้นเนื้อในระหว่างการตรวจนี้หรืออาจแยกออกจากกันเพื่อให้สามารถตรวจตัวอย่างเนื้อเยื่อปากมดลูกโดยพยาธิแพทย์ได้
เจาะชิ้นเนื้อ
ในระหว่างการตรวจคอลโปสโคปแพทย์อาจทำการตรวจชิ้นเนื้อปากมดลูกโดยขึ้นอยู่กับสิ่งที่พบในระหว่างการตรวจซึ่งเกี่ยวข้องกับการนำเนื้อเยื่อปากมดลูกจำนวนเล็กน้อยไปตรวจด้วยกล้องจุลทรรศน์
ส่วนใหญ่มักจะเป็นการเจาะชิ้นเนื้อซึ่งแพทย์จะเอาเนื้อเยื่อชิ้นเล็ก ๆ ออกด้วยอุปกรณ์ที่คล้ายกับที่เจาะกระดาษ แพทย์ใช้เวลาเพียงไม่กี่วินาทีในการเก็บตัวอย่างเนื้อเยื่อและความรู้สึกไม่สบายก็หายไปชั่วขณะทั้งนี้ขึ้นอยู่กับสิ่งที่พบในระหว่างการตรวจคอลโปสโคปอาจมีการตรวจชิ้นเนื้อบางส่วนของปากมดลูก
เซลล์ผิดปกติที่พบในระหว่างการตรวจคอลโปสโคปและการตรวจชิ้นเนื้ออาจอธิบายได้ว่าเป็นเนื้องอกในโพรงมดลูก (CIN)
การขูดมดลูก
การขูดมดลูก (ECC) เป็นการตรวจชิ้นเนื้อปากมดลูกอีกประเภทหนึ่งที่อาจทำได้ในระหว่างการตรวจคอลโปสโคป ในระหว่างการตรวจ ECC แพทย์จะใช้แปรงขนาดเล็กเพื่อขจัดเนื้อเยื่อออกจากคลอง endocervical ซึ่งเป็นทางเดินแคบ ๆ ผ่านปากมดลูกเช่นเดียวกับการเจาะชิ้นเนื้อเนื้อเยื่อจะได้รับการตรวจโดยพยาธิวิทยา
ECC อาจเจ็บปวดในระดับปานกลางเช่นปวดประจำเดือนไม่ดี
ก่อนที่จะมาถึงขั้นตอนนี้มีหลายสิ่งที่คุณถูกขอให้ทำ ในหมู่พวกเขา:
- หลีกเลี่ยงการใช้ยาแอสไพรินหรือทินเนอร์เลือดก่อนทำหัตถการ
- อย่าฉีดหรือใช้ผ้าอนามัยแบบสอดอย่างน้อยสามวันก่อนทำหัตถการ
- หลีกเลี่ยงการมีเพศสัมพันธ์อย่างน้อยสามวันก่อนทำหัตถการ
ผู้หญิงสามารถคาดหวังว่าจะมีอาการเล็กน้อยในช่วงหลังทำหัตถการรวมถึงอาการปวดเฉพาะที่และตะคริว ยาแก้ปวดที่จำหน่ายหน้าเคาน์เตอร์มักจะช่วยบรรเทาความรู้สึกไม่สบายตัวได้บ้าง
นอกจากความเจ็บปวดแล้วอาจมีเลือดออกทางช่องคลอดหรือตกขาวได้ดังนั้นควรสวมแผ่นอนามัยด้วย คุณจะต้อง จำกัด กิจกรรมของคุณเป็นเวลาหนึ่งหรือสองวันและหลีกเลี่ยงการมีเพศสัมพันธ์ผ้าอนามัยแบบสอดหรือการสวนล้างจนกว่าคุณจะหายสนิท
การตรวจชิ้นเนื้อกรวย
มีหลายครั้งที่ต้องทำการตรวจชิ้นเนื้อขนาดใหญ่เพื่อวินิจฉัยมะเร็งปากมดลูกหรือเอาเนื้อเยื่อออกเพื่อไม่ให้กลายเป็นมะเร็งในกรณีเหล่านี้อาจทำการตรวจชิ้นเนื้อกรวย
ในระหว่างการตรวจชิ้นเนื้อรูปกรวยเนื้อเยื่อรูปกรวยจะถูกลบออก ขั้นตอนนี้ทำภายใต้การดมยาสลบ การตรวจชิ้นเนื้อรูปกรวยยังใช้เพื่อกำจัดเนื้อเยื่อมะเร็งออกจากปากมดลูก
คุณอาจรู้สึกเจ็บปวดหรือมีเลือดออกภายในสองสามวันหลังขั้นตอน แม้ว่าจะไม่ใช่เรื่องธรรมดาหลังจากการตรวจชิ้นเนื้อรูปกรวยผู้หญิงบางคนจะมีอาการปวดประจำเดือนภาวะเจริญพันธุ์ลดลงหรือปากมดลูกที่ไม่สมบูรณ์ซึ่งอาจนำไปสู่การคลอดก่อนกำหนดหากคุณตั้งครรภ์
พูดคุยเกี่ยวกับข้อกังวลและความเสี่ยงเหล่านี้กับแพทย์ของคุณเนื่องจากขอบเขตของผลกระทบเหล่านี้เกี่ยวข้องกับตำแหน่งที่แน่นอนและขนาดของการตรวจชิ้นเนื้อของคุณรวมทั้งคุณรักษาได้ดีเพียงใด
LEEP
การตรวจชิ้นเนื้อรูปกรวยเฉพาะที่เรียกว่าขั้นตอนการตัดออกด้วยไฟฟ้าแบบวนซ้ำ (LEEP) เป็นขั้นตอนที่ทำภายใต้การฉีดยาชาเฉพาะที่เพื่อนำเนื้อเยื่อออกจากปากมดลูก LEEP ใช้ห่วงลวดที่มีประจุไฟฟ้าเพื่อนำตัวอย่างเนื้อเยื่อออก วิธีนี้มักใช้ในการรักษาโรคปากมดลูกที่มีคุณภาพสูงมากกว่าการวินิจฉัยมะเร็งปากมดลูก
เช่นเดียวกับการตรวจชิ้นเนื้อรูปกรวยผู้หญิงอาจรู้สึกเจ็บปวดและมีเลือดออกภายในสองสามวันหลังจากขั้นตอน LEEP นอกจากนี้ยังอาจส่งผลในระยะยาวเช่นอาการปวดประจำเดือนภาวะเจริญพันธุ์ลดลงหรือปากมดลูกไม่สมบูรณ์
ขั้นตอน
เมื่อผลการตรวจชิ้นเนื้อกลับมามะเร็งปากมดลูกสามารถตัดออกหรือวินิจฉัยได้ หากมีการวินิจฉัยมะเร็งปากมดลูกขั้นตอนต่อไปคือการกำหนดระยะของมะเร็งปากมดลูก มะเร็งปากมดลูกมีสี่ระยะซึ่งแต่ละระยะแสดงให้เห็นว่ามะเร็งระยะลุกลามแพร่กระจายไปไกลแค่ไหน
มะเร็งระยะที่ 0 คืออะไร?
ระยะ 0 ไม่ใช่ระยะของมะเร็งอย่างเป็นทางการ ใช้อย่างไม่เป็นทางการเพื่ออธิบายการค้นพบที่ไม่รุกราน (มะเร็งในแหล่งกำเนิด) โดยพิจารณาจากการตรวจชิ้นเนื้อ ระยะใดก็ตามที่เกินระยะ 0 ถือว่าเป็นการแพร่กระจายมีการถกเถียงกันมากว่านี่เป็นมะเร็งจริงหรือระยะก่อนเป็นมะเร็ง
เวที I
โดยทั่วไปเนื้องอกในระยะที่ 1 จะมองเห็นได้ด้วยกล้องจุลทรรศน์เท่านั้น แต่ในระยะลุกลาม I อาจมองเห็นมะเร็งได้โดยไม่ต้องใช้กล้องจุลทรรศน์เซลล์มะเร็งได้บุกรุกปากมดลูกและเซลล์ไม่ได้อยู่ที่ผิวอีกต่อไป ขั้นตอนนี้แบ่งออกเป็น:
Stage IA: เป็นมะเร็งปากมดลูกระยะแพร่กระจายที่เร็วที่สุดมะเร็งยังไม่สามารถมองเห็นได้ด้วยตาเปล่าและสามารถระบุได้ด้วยกล้องจุลทรรศน์เท่านั้น ขั้นตอนนี้แบ่งตามขนาดออกเป็น:
- ด่าน IA1: พื้นที่บุกรุกลึกไม่เกิน 3 มม.
- ระยะ IA2: พื้นที่บุกรุกมากกว่า 3 มม. แต่ลึกไม่เกิน 5 มม.
Stage IB: ในระยะ IB การบุกรุกมีความลึกมากกว่า 5 มม. แต่ยัง จำกัด อยู่ที่ปากมดลูก
- ระยะ IB1: มะเร็งมีความลึกมากกว่า 5 มม. แต่มีขนาดไม่เกิน 2 ซม.
- ระยะ IB2: มะเร็งมีขนาดอย่างน้อย 2 ซม. แต่ไม่เกิน 4 ซม.
- ระยะ IB3: มะเร็งมีขนาดอย่างน้อย 4 ซม. และ จำกัด อยู่ที่ปากมดลูก
ด่าน II
เนื้องอกระยะที่ 2 แพร่กระจายเกินปากมดลูก
Stage IIA: มะเร็งเหล่านี้แพร่กระจายเกินปากมดลูกไปถึง 2 ใน 3 ของช่องคลอด แต่ยังไม่แพร่กระจายไปรอบ ๆ มดลูก ซึ่งแบ่งตามขนาดออกเป็น:
- Stage IIA1: สามารถมองเห็นเนื้องอกได้โดยไม่ต้องใช้กล้องจุลทรรศน์ แต่มีขนาดไม่เกิน 4 ซม.
- Stage IIA2: สามารถมองเห็นเนื้องอกได้โดยไม่ต้องใช้กล้องจุลทรรศน์และมีขนาดมากกว่า 4 ซม.
ระยะ IIB: มะเร็งแพร่กระจายไปยังเนื้อเยื่อรอบ ๆ มดลูกและ 2 ใน 3 ของช่องคลอด แต่ไม่ถึงผนังอุ้งเชิงกราน
ด่าน III
ในระยะที่ 3 มะเร็งปากมดลูกได้แพร่กระจายออกไปนอกมดลูกไปยังช่องคลอดส่วนล่างที่สามและ / หรือขยายไปถึงผนังอุ้งเชิงกราน มะเร็งอาจไปปิดกั้นท่อไต (ท่อที่นำปัสสาวะจากไตไปยังกระเพาะปัสสาวะ) และอาจเกี่ยวข้องกับต่อมน้ำเหลืองในบริเวณใกล้เคียงหรือไม่
- Stage IIIA: มะเร็งอาจแพร่กระจายไปที่สามส่วนล่างของช่องคลอด แต่ไม่ใช่ผนังของกระดูกเชิงกราน ยังไม่แพร่กระจายไปยังต่อมน้ำเหลืองในบริเวณใกล้เคียง
- ระยะ IIIB: IIIB มะเร็งขยายไปที่ผนังอุ้งเชิงกรานและ / หรือทำให้เกิดภาวะไฮโดรเนโฟรซิสหรือไตไม่ทำงาน (เว้นแต่ทราบว่าเกิดจากสาเหตุอื่น)
- Stage IIIC: มะเร็งเกี่ยวข้องกับต่อมน้ำเหลืองในอุ้งเชิงกรานและ / หรือพารา - เออร์ตา (บริเวณรอบ ๆ หลอดเลือดแดงใหญ่ในช่องท้อง) รวมถึงไมโครเมททาสเตสโดยไม่คำนึงถึงขนาดและขอบเขตของเนื้องอก
- Stage IIIC1: มะเร็งเกี่ยวข้องกับการแพร่กระจายไปยังต่อมน้ำเหลืองในอุ้งเชิงกราน
- Stage IIIC2: มะเร็งเกี่ยวข้องกับการแพร่กระจายของต่อมน้ำเหลืองในหลอดเลือด
ด่าน IV
ในระยะที่ 4 มะเร็งจะแพร่กระจายไปนอกบริเวณที่อยู่ติดกันไปยังส่วนอื่น ๆ ของร่างกาย
- Stage IVA: มะเร็งเหล่านี้แพร่กระจายจนลุกลามเข้าไปในกระเพาะปัสสาวะหรือทวารหนักหรือทั้งสองอย่าง (แพร่กระจายไปยังอวัยวะในอุ้งเชิงกรานที่อยู่ติดกัน)
- Stage IVB: มะเร็งเหล่านี้แพร่กระจายไปยังบริเวณที่ห่างไกลของร่างกายเช่นต่อมน้ำเหลืองในบริเวณที่ห่างไกลของร่างกายปอดตับหรือกระดูก
ดีมาก
การถ่ายภาพ
มะเร็งปากมดลูกที่แพร่กระจายถือเป็นมะเร็งระยะแพร่กระจาย การทดสอบภาพสามารถช่วยระบุบริเวณที่มีการแพร่กระจายได้
โดยทั่วไปการทดสอบภาพจะใช้สำหรับการจัดเตรียม ดังนั้นหากคุณมีมะเร็งปากมดลูกที่ไม่แพร่กระจายออกไปและไม่มีสัญญาณหรืออาการของการแพร่กระจายการทดสอบเหล่านี้ก็ไม่จำเป็น หากแพทย์ของคุณสงสัยว่ามีการแพร่กระจายในท้องถิ่นหรือการแพร่กระจายในระยะไกล (เนื่องจากอาการของคุณหรือลักษณะของเนื้องอกในการตรวจร่างกายหรือภายใต้กล้องจุลทรรศน์) การทดสอบภาพจะถูกใช้เพื่อประเมินบริเวณของร่างกายที่มีความกังวล
การทดสอบภาพทั่วไป
- อัลตร้าซาวด์: อัลตราซาวนด์สามารถตรวจดูที่ปากมดลูกกระเพาะปัสสาวะและบริเวณอุ้งเชิงกรานทั้งหมดเพื่อหาสาเหตุของอาการ นอกจากนี้ยังสามารถใช้เพื่อดูบริเวณอื่น ๆ ของร่างกายหากมีความกังวลเกี่ยวกับการแพร่กระจาย
- X-ray: X-ray เช่น X-ray ทรวงอกสามารถระบุมะเร็งปากมดลูกระยะแพร่กระจายที่แพร่กระจายไปยังปอดหรือซี่โครงเป็นต้น ความผิดปกติที่เกิดขึ้นจากการเอกซเรย์เป็นประจำอาจเป็นสัญญาณแรกของมะเร็งปากมดลูกในระยะแพร่กระจาย
- MRI: สามารถใช้การสแกน MRI เพื่อให้เห็นภาพบริเวณปากมดลูกและกระดูกเชิงกราน MRI มีประโยชน์อย่างยิ่งสำหรับการประเมินกระดูกสันหลังและไขสันหลังซึ่งมะเร็งปากมดลูกระยะสุดท้ายอาจแพร่กระจาย
- CT scan: การสแกน CT เช่น MRI สามารถมองเห็นบริเวณปากมดลูกและกระดูกเชิงกรานรวมถึงบริเวณอื่น ๆ ของร่างกายที่มะเร็งปากมดลูกอาจแพร่กระจายได้
- การสแกน PET: การสแกน PET เป็นการทดสอบการทำงานที่แสดงบริเวณที่มีการเติบโตของเนื้องอก สิ่งนี้มีประโยชน์อย่างยิ่งเมื่อต้องประเมินต่อมน้ำเหลืองปอดและตับ
การวินิจฉัยที่แตกต่างกัน
มีเงื่อนไขอื่น ๆ อีกเล็กน้อยที่อาจดูเหมือนกับมะเร็งปากมดลูกหรือการติดเชื้อ HPV ในตอนแรก แพทย์ของคุณอาจสงสัยในตอนแรก แต่การทดสอบจะเข้าหรือออกอย่างรวดเร็ว
- มะเร็งเยื่อบุโพรงมดลูก: มะเร็งเยื่อบุโพรงมดลูกคือมะเร็งของมดลูกปากมดลูกเป็นทางเดินระหว่างช่องคลอดและมดลูกดังนั้นบางครั้งโรคทั้งสองอาจมีลักษณะคล้ายกันหากโรคใดชนิดหนึ่งแพร่กระจายไปยังตำแหน่งอื่น โดยทั่วไปการตรวจชิ้นเนื้อเป็นวิธีการที่ดีในการแยกแยะระหว่างสองสิ่งนี้
- มะเร็งช่องคลอด: มะเร็งในช่องคลอดไม่ใช่เรื่องปกติ แต่เนื่องจากช่องคลอดแนบชิดกับปากมดลูกมากจึงทำให้สภาพคล้ายกันได้อย่างไรก็ตามเช่นเดียวกับมะเร็งเยื่อบุโพรงมดลูกการตรวจชิ้นเนื้อสามารถแยกความแตกต่างระหว่างมะเร็งประเภทนี้ได้







-medication.jpg)