ท่อช่วยหายใจคือท่อพลาสติกที่ยืดหยุ่นซึ่งวางผ่านปากเข้าไปในหลอดลม (หลอดลม) เพื่อช่วยให้ผู้ป่วยหายใจได้ จากนั้นท่อช่วยหายใจจะเชื่อมต่อกับเครื่องช่วยหายใจซึ่งส่งออกซิเจนไปยังปอด กระบวนการใส่ท่อเรียกว่าการใส่ท่อช่วยหายใจ
มีสาเหตุหลายประการที่อาจต้องใส่ท่อช่วยหายใจรวมถึงการผ่าตัดด้วยยาชาทั่วไปการบาดเจ็บหรือการเจ็บป่วยที่รุนแรง เรียนรู้เกี่ยวกับขั้นตอนความเสี่ยงและภาวะแทรกซ้อนที่อาจเกิดขึ้นและสิ่งที่คุณอาจคาดหวัง
รูปภาพของ Sister Sarah / Gettyวัตถุประสงค์
ท่อช่วยหายใจถูกวางไว้เมื่อผู้ป่วยไม่สามารถหายใจได้ด้วยตัวเองเมื่อจำเป็นต้องให้ยากล่อมประสาทและ "พักผ่อน" คนที่ป่วยหนักหรือเพื่อป้องกันทางเดินหายใจ ท่อรักษาทางเดินหายใจเพื่อให้อากาศผ่านเข้าและออกจากปอดได้
ใช้
มีข้อบ่งชี้หลายประการสำหรับการวางท่อช่วยหายใจซึ่งสามารถแบ่งออกเป็นประเภทกว้าง ๆ ไม่กี่ประเภท สิ่งเหล่านี้ ได้แก่ :
การผ่าตัดทั่วไป: ด้วยการดมยาสลบกล้ามเนื้อของร่างกายรวมทั้งกะบังลมจะเป็นอัมพาตและการใส่ท่อช่วยหายใจช่วยให้เครื่องช่วยหายใจทำงานของการหายใจได้
การกำจัดสิ่งแปลกปลอม: หากหลอดลมถูกสิ่งแปลกปลอมอุดตัน (หายใจเข้า) อาจใส่ท่อช่วยหายใจเพื่อช่วยในการกำจัดสิ่งแปลกปลอม
เพื่อป้องกันทางเดินหายใจจากการสำลัก: หากมีคนมีเลือดออกในทางเดินอาหารมาก (เลือดออกในหลอดอาหารกระเพาะอาหารหรือลำไส้ส่วนบน) หรือเป็นโรคหลอดเลือดสมองอาจใส่ท่อช่วยหายใจเพื่อช่วยป้องกันไม่ให้สารในกระเพาะอาหารเข้าไปในทางเดินหายใจ
หากมีการหายใจเข้าไปในกระเพาะอาหารโดยไม่ได้ตั้งใจบุคคลอาจเกิดปอดอักเสบจากการสำลักซึ่งเป็นโรคที่ร้ายแรงและอาจเป็นอันตรายถึงชีวิต
เพื่อให้เห็นภาพทางเดินหายใจ: หากสงสัยว่ามีความผิดปกติของกล่องเสียงหลอดลมหรือหลอดลมเช่นเนื้องอกหรือความผิดปกติ แต่กำเนิด (ความผิดปกติ แต่กำเนิด) อาจใส่ท่อช่วยหายใจเพื่อให้มองเห็นทางเดินหายใจได้อย่างระมัดระวัง
หลังการผ่าตัด: หลังการผ่าตัดที่หน้าอกเช่นการผ่าตัดมะเร็งปอดหรือการผ่าตัดหัวใจท่อช่วยหายใจที่เชื่อมต่อกับเครื่องช่วยหายใจอาจถูกทิ้งไว้เพื่อช่วยในการหายใจหลังการผ่าตัด ในกรณีนี้บุคคลอาจ "หย่านม" จากเครื่องช่วยหายใจในช่วงพักฟื้น
เพื่อช่วยในการหายใจ: หากมีคนหายใจลำบากเนื่องจากปอดบวมปอดอักเสบ (ปอดยุบ) ระบบหายใจล้มเหลวหรือกำลังจะหายใจล้มเหลวหัวใจล้มเหลวหรือหมดสติเนื่องจากการใช้ยาเกินขนาดโรคหลอดเลือดสมองหรือการบาดเจ็บที่สมองท่อช่วยหายใจอาจ วางไว้เพื่อรองรับการหายใจ
เงื่อนไขทางการแพทย์บางอย่าง (โดยเฉพาะภาวะทางระบบประสาท) อาจส่งผลให้กะบังลมเป็นอัมพาตทั้งหมดหรือบางส่วนและอาจต้องใช้เครื่องช่วยหายใจ ตัวอย่าง ได้แก่ amyotrophic lateral sclerosis, Guillain-Barre syndrome และ botulism
ไดอะแฟรมอาจเป็นอัมพาตเนื่องจากความเสียหายหรือแรงกดบนเส้นประสาท phrenic ที่เกี่ยวข้องกับการบาดเจ็บหรือเนื้องอกในหน้าอก
เมื่อต้องใช้ยาระงับประสาท: หากจำเป็นต้องใช้ยาระงับประสาทที่รุนแรงเช่นเมื่อคนป่วยมากอาจใส่ท่อช่วยหายใจเพื่อช่วยในการหายใจจนกว่ายาระงับประสาทจะหยุดได้
ในทารกที่คลอดก่อนกำหนด: ความทุกข์ทางระบบทางเดินหายใจในทารกที่คลอดก่อนกำหนดมักต้องใส่ท่อช่วยหายใจและใช้เครื่องช่วยหายใจ
เมื่อต้องการออกซิเจนที่มีความเข้มข้นสูงขึ้น: การวางท่อช่วยหายใจและการใช้เครื่องช่วยหายใจช่วยให้สามารถส่งออกซิเจนที่มีความเข้มข้นสูงกว่าที่พบในอากาศในห้อง
ก่อนขั้นตอน
หากคุณจะได้รับการผ่าตัดโดยใช้ยาชาทั่วไปการเลิกสูบบุหรี่แม้แต่วันหรือสองวันก่อนการผ่าตัดสามารถลดความเสี่ยงของภาวะแทรกซ้อนได้
ท่อช่วยหายใจเป็นท่อที่มีความยืดหยุ่นซึ่งสามารถทำจากวัสดุที่แตกต่างกันได้ แม้ว่าจะไม่ได้ใช้ท่อน้ำยางกันทั่วไป แต่สิ่งสำคัญคือต้องแจ้งให้แพทย์ทราบหากคุณมีอาการแพ้น้ำยาง
ขนาด
ท่อช่วยหายใจมีหลายขนาดตั้งแต่ 2.0 มม. (มม.) ถึงเส้นผ่านศูนย์กลาง 10.5 มม. โดยทั่วไปมักใช้ท่อขนาดเส้นผ่านศูนย์กลาง 7.0 ถึง 7.5 มม. สำหรับผู้หญิงและท่อขนาดเส้นผ่านศูนย์กลาง 8.0 ถึง 9.0 มม. สำหรับผู้ชาย ทารกแรกเกิดมักต้องการท่อขนาด 3.0 มม. ถึง 3.5 มม. โดยใช้ท่อขนาด 2.5 ถึง 3.0 มม. สำหรับทารกที่คลอดก่อนกำหนด
ในกรณีฉุกเฉินแพทย์มักจะเดาขนาดที่ถูกต้องส่วนในห้องผ่าตัดมักจะเลือกขนาดตามอายุและน้ำหนักตัว
มีท่อลูเมนเดี่ยวและท่อคู่โดยท่อลูเมนเดี่ยวมักใช้สำหรับการผ่าตัดปอดเพื่อให้ปอดข้างหนึ่งสามารถระบายอากาศได้ในระหว่างการผ่าตัดปอดอีกข้างหนึ่ง
การเตรียมการ
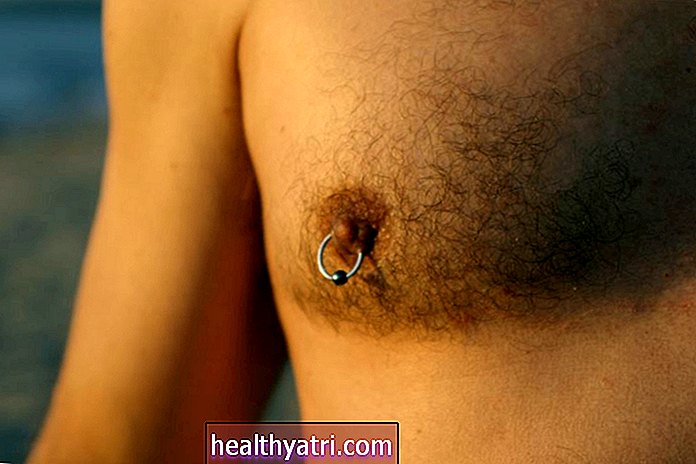
ก่อนใส่ท่อช่วยหายใจควรถอดเครื่องประดับออกโดยเฉพาะการเจาะลิ้น คนไม่ควรกินหรือดื่มก่อนการผ่าตัดอย่างน้อยหกชั่วโมงเพื่อลดความเสี่ยงของการสำลักระหว่างใส่ท่อช่วยหายใจ
ระหว่างขั้นตอน
ขั้นตอนการใส่ท่อช่วยหายใจจะแตกต่างกันไปขึ้นอยู่กับว่าบุคคลนั้นรู้สึกตัวหรือไม่ มักมีการใส่ท่อช่วยหายใจเมื่อผู้ป่วยหมดสติ หากผู้ป่วยรู้สึกตัวยาจะใช้เพื่อคลายความวิตกกังวลในขณะที่วางท่อและจนกว่าจะถอดออก
ขั้นตอนที่แม่นยำมักใช้ในระหว่างการใส่ท่อช่วยหายใจ ขั้นแรกผู้ป่วยจะได้รับการเติมออกซิเจนล่วงหน้าด้วยออกซิเจน 100 เปอร์เซ็นต์ (เหมาะอย่างยิ่งคือห้านาที) เพื่อให้ผู้ใส่ท่อช่วยหายใจมีเวลาในการใส่ท่อช่วยหายใจมากขึ้น อาจใช้ทางเดินหายใจในช่องปากเพื่อรักษาลิ้นไว้และลดโอกาสที่ผู้ป่วยจะกัดท่อ ET
ในระหว่างการผ่าตัดวิสัญญีแพทย์จะต้องตรวจสอบให้แน่ใจว่าผู้ป่วยเป็นอัมพาตอย่างสมบูรณ์ก่อนที่จะใส่ท่อเพื่อลดโอกาสที่จะอาเจียนระหว่างการจัดวางและภาวะแทรกซ้อนที่ตามมา
สำหรับผู้ป่วยที่ตื่นแล้วอาจใช้ยาต้านอาการคลื่นไส้ (antiemetic) เพื่อลดการสะท้อนของปิดปากและอาจใช้ยาชาเพื่อทำให้คอชา ในบางกรณีอาจต้องใส่ท่อช่วยหายใจก่อนใส่ท่อช่วยหายใจโดยเฉพาะอย่างยิ่งถ้ามีเลือดหรืออาเจียนอยู่ในปากของผู้ป่วย
ในแผนกฉุกเฉินแพทย์มักจะตรวจสอบให้แน่ใจว่าพวกเขาพร้อมที่จะทำการผ่าตัด cricothyrotomy หากการใส่ท่อช่วยหายใจไม่ได้ผล
ใส่ท่อช่วยหายใจ
ในระหว่างการใส่ท่อช่วยหายใจแพทย์มักจะยืนที่หัวเตียงโดยมองไปที่เท้าของผู้ป่วยและให้ผู้ป่วยนอนราบ การวางตำแหน่งจะแตกต่างกันไปขึ้นอยู่กับการตั้งค่าและขั้นตอนที่ทำกับผู้ใหญ่หรือเด็ก สำหรับเด็กมักใช้กรามกระตุก
ท่อช่วยหายใจด้วยความช่วยเหลือของ laryngoscope ที่มีไฟส่องสว่าง (laryngoscope วิดีโอ Glidescope มีประโยชน์อย่างยิ่งสำหรับผู้ที่เป็นโรคอ้วนหรือหากผู้ป่วยถูกตรึงโดยสงสัยว่าได้รับบาดเจ็บที่กระดูกสันหลังส่วนคอ) จะถูกสอดเข้าทางปาก (หรือในบางกรณี จมูก) หลังจากเคลื่อนลิ้นออกไป
จากนั้นขอบเขตจะถูกร้อยด้ายลงอย่างระมัดระวังระหว่างสายเสียงและเข้าไปในหลอดลมส่วนล่าง เมื่อคิดว่าท่อช่วยหายใจอยู่ในตำแหน่งที่เหมาะสมแพทย์จะฟังปอดและช่องท้องส่วนบนของผู้ป่วยเพื่อให้แน่ใจว่าไม่ได้ใส่ท่อช่วยหายใจเข้าไปในหลอดอาหารโดยไม่ได้ตั้งใจ
สัญญาณอื่น ๆ ที่บ่งชี้ว่าท่ออยู่ในตำแหน่งที่เหมาะสมอาจรวมถึงการเห็นการเคลื่อนไหวของหน้าอกพร้อมกับการระบายอากาศและการพ่นหมอกควันในท่อ เมื่อแพทย์แน่ใจพอสมควรว่าท่ออยู่ในตำแหน่งที่พันแขนลูกโป่งจะพองเพื่อป้องกันไม่ให้ท่อเคลื่อนออกจากที่ (ในทารกอาจไม่จำเป็นต้องใช้บอลลูน) จากนั้นเทปจะติดกับใบหน้าของผู้ป่วย
การตรวจสอบตำแหน่งที่เหมาะสม
เมื่อท่อเข้าที่แล้วสิ่งสำคัญคือต้องตรวจสอบว่าท่ออยู่ในตำแหน่งที่เหมาะสมในการระบายอากาศในปอดของผู้ป่วย การวางตำแหน่งที่ไม่เหมาะสมเป็นเรื่องปกติในเด็กโดยเฉพาะเด็กที่มีอาการบาดเจ็บ
ในสนามแพทย์มีอุปกรณ์ที่ช่วยให้ตรวจสอบได้ว่าท่ออยู่ในตำแหน่งที่ถูกต้องหรือไม่โดยการเปลี่ยนสีในสถานพยาบาลมักจะทำการเอกซเรย์ทรวงอกเพื่อให้แน่ใจว่าตำแหน่งที่ดีแม้ว่าจะมีการทบทวนในปี 2559 แสดงให้เห็นว่าการเอกซเรย์ทรวงอกเพียงอย่างเดียวไม่เพียงพอเช่นเดียวกับการตรวจวัดความอิ่มตัวของออกซิเจนและการตรวจร่างกาย
นอกเหนือจากการมองเห็นท่อช่วยหายใจโดยตรงระหว่างสายเสียงด้วยเครื่องตรวจกล่องเสียงวิดีโอแล้วผู้เขียนของการศึกษายังแนะนำให้ใช้เครื่องตรวจจับก๊าซคาร์บอนไดออกไซด์ (capnography) ในผู้ป่วยที่มีการแพร่กระจายของเนื้อเยื่อที่ดีโดยมีการตรวจสอบอย่างต่อเนื่องเพื่อให้แน่ใจว่าท่อ ไม่กลายเป็นผู้พลัดถิ่น
ในการตั้งค่าภาวะหัวใจหยุดเต้นแนะนำให้ใช้การถ่ายภาพอัลตราซาวนด์หรืออุปกรณ์ตรวจจับหลอดอาหาร
หลังจากขั้นตอน
หลังจากใส่ท่อช่วยหายใจและผู้ป่วยเชื่อมต่อกับเครื่องช่วยหายใจแล้วผู้ให้บริการด้านการดูแลสุขภาพจะตรวจสอบท่อการตั้งค่าและให้การบำบัดการหายใจและการดูดต่อไปตามความจำเป็น นอกจากนี้ยังให้ความใส่ใจในการดูแลช่องปากอย่างระมัดระวัง เนื่องจากตำแหน่งของท่อผู้ป่วยที่รู้สึกตัวจะไม่สามารถพูดคุยได้ในขณะที่ท่ออยู่ในตำแหน่ง
การให้อาหารระหว่างการระบายอากาศด้วยกลไก
เช่นเดียวกับการพูดคุยรับประทานอาหารก็เป็นไปไม่ได้ในขณะที่ใส่ท่อช่วยหายใจ เมื่อจำเป็นต้องใช้เครื่องช่วยหายใจเพียงช่วงสั้น ๆ ของเหลวทางหลอดเลือดดำมักจะเพียงพอและสามารถป้องกันการขาดน้ำได้
หากต้องทิ้งท่อไว้นานกว่าสองสามวันจำเป็นต้องใช้ท่อให้อาหารบางประเภทเพื่อให้สารอาหารและเข้าถึงยารับประทาน
ตัวเลือกต่างๆ ได้แก่ ท่อทางเดินปัสสาวะ, ท่อ G หรือ PEG (การผ่าตัดท่อทางเดินปัสสาวะหรือการส่องกล้องทางผิวหนังจะคล้ายกับท่อ G แต่วางผ่านผิวหนังของช่องท้อง) หรือท่อ J (ท่อเจจูโนสโตมี) ไม่ค่อยมีการพิจารณาเส้นกลางที่ให้สารอาหาร (โภชนาการทางหลอดเลือดทั้งหมด)
ภาวะแทรกซ้อนและความเสี่ยง
มีทั้งความเสี่ยงระยะสั้นระยะยาวและภาวะแทรกซ้อนที่เกี่ยวข้องกับการใส่ท่อช่วยหายใจ ภาวะแทรกซ้อนระยะสั้นอาจรวมถึง:
- เลือดออก
- การวางท่อหลอดอาหาร: หนึ่งในภาวะแทรกซ้อนที่ร้ายแรงที่สุดคือการวางท่อช่วยหายใจในหลอดอาหารไม่ถูกต้อง หากไม่มีใครสังเกตเห็นการขาดออกซิเจนไปยังร่างกายอาจส่งผลให้สมองถูกทำลายหัวใจหยุดเต้นหรือเสียชีวิตได้
- เสียงแหบชั่วคราวเมื่อถอดท่อออก
- การบาดเจ็บที่ปากฟันหรือโครงสร้างฟันลิ้นต่อมไทรอยด์กล่องเสียง (กล่องเสียง) สายเสียงหลอดลม (หลอดลม) หรือหลอดอาหาร การบาดเจ็บทางทันตกรรม (โดยเฉพาะที่ฟันซี่บน) เกิดขึ้นในการใส่ท่อช่วยหายใจประมาณหนึ่งใน 3000 ครั้ง
- การติดเชื้อ
- Pneumothorax (ปอดยุบ): หากท่อช่วยหายใจอยู่สูงเกินไปจนเข้าไปในหลอดลมเพียงข้างเดียว (จึงระบายอากาศได้เพียงปอดเดียว) การระบายอากาศที่ไม่เพียงพออาจเกิดขึ้นหรือการยุบของปอดข้างเดียว
- ความทะเยอทะยานของสิ่งที่อยู่ในปากหรือกระเพาะอาหารระหว่างการจัดวางซึ่งอาจส่งผลให้เกิดโรคปอดบวมจากการสำลัก
- ความจำเป็นอย่างต่อเนื่องสำหรับการช่วยหายใจ (ดูด้านล่าง)
- Atelectasis: การระบายอากาศที่ไม่เพียงพอ (อัตราการหายใจที่ต่ำเกินไป) อาจส่งผลให้ทางเดินหายใจที่เล็กที่สุดยุบลงถุงลมส่งผลให้เกิด atelectasis (ปอดยุบบางส่วนหรือทั้งหมด)
ภาวะแทรกซ้อนระยะยาวที่อาจยังคงมีอยู่หรือเกิดขึ้นในภายหลังอาจรวมถึง:
- หลอดลมตีบหรือหลอดลมตีบลง: พบบ่อยที่สุดในผู้ที่ต้องใส่ท่อช่วยหายใจเป็นเวลานานและครั้งหนึ่งเคยเกิดขึ้นกับผู้ที่ได้รับการใส่ท่อช่วยหายใจประมาณ 1%
- Tracheomalacia
- การบาดเจ็บที่ไขสันหลัง
- Tracheoesophageal fistula (ทางเดินผิดปกติระหว่างหลอดลมและหลอดอาหาร)
- อัมพาตสายเสียง: ภาวะแทรกซ้อนที่หายากซึ่งอาจทำให้เสียงแหบถาวร
การถอดท่อช่วยหายใจ
ก่อนที่จะถอดท่อช่วยหายใจออก (extubation) และหยุดใช้เครื่องช่วยหายใจแพทย์จะประเมินผู้ป่วยอย่างรอบคอบเพื่อคาดการณ์ว่าจะสามารถหายใจได้ด้วยตัวเองหรือไม่ ซึ่งรวมถึง:
- ความสามารถในการหายใจตามธรรมชาติ: หากผู้ป่วยได้รับยาสลบในระหว่างการผ่าตัดพวกเขามักจะได้รับอนุญาตให้หย่านมจากเครื่องช่วยหายใจ หากใส่ท่อช่วยหายใจด้วยเหตุผลอื่นอาจใช้ปัจจัยที่แตกต่างกันเพื่อพิจารณาว่าถึงเวลาหรือไม่เช่นการใช้ก๊าซในเลือดแดงหรือดูอัตราการไหลของการหายใจออกสูงสุด
- ระดับความรู้สึกตัว: โดยทั่วไประดับความรู้สึกตัวที่สูงขึ้น (กลาสโกว์โคม่าสเกลมากกว่าแปด) ทำนายโอกาสที่การหย่านมจะประสบความสำเร็จมากขึ้น
หากคิดว่าท่อสามารถถอดออกได้อย่างสมเหตุสมผลเทปที่ยึดท่อช่วยหายใจบนใบหน้าจะถูกดึงออกข้อมือจะยวบและดึงท่อออก
ไม่สามารถหย่านมหรือหย่านมได้ยาก
สำหรับบางคนการหย่านมโดยไม่ใช้เครื่องช่วยหายใจจะเป็นไปไม่ได้ในกรณีนี้ผู้ป่วยอาจต้องได้รับการผ่าตัดหลอดลมและท่อหลอดลมในบางครั้งก็มีแนวโน้มว่าบุคคลนั้นจะสามารถถอดเครื่องช่วยหายใจได้ในที่สุด แต่ก็มี ความยากลำบากในการหย่านมจากเครื่องช่วยหายใจ
สิ่งนี้อาจเกิดขึ้นในผู้ที่เป็นโรคปอดอุดกั้นเรื้อรัง (COPD) เคยได้รับการผ่าตัดมะเร็งปอดหรือสาเหตุอื่น ๆ ผู้ป่วยจะได้รับการตรวจสอบอย่างรอบคอบเพื่อหาสัญญาณที่บ่งชี้ว่าการขยายตัวอาจประสบความสำเร็จและปัญหาที่อาจเกิดขึ้นเช่นการรั่วไหลของอากาศอย่างต่อเนื่องจะได้รับการแก้ไข
ผลข้างเคียงหลังการกำจัด
อาการเจ็บคอหลังการผ่าตัดและเสียงแหบเป็นเรื่องปกติหลังการผ่าตัด แต่มักจะกินเวลาเพียงวันหรือสองวัน การใช้เครื่องช่วยหายใจเพื่อการผ่าตัดเป็นปัจจัยเสี่ยงที่สำคัญสำหรับการเกิดภาวะ atelectasis และการที่ผู้ป่วยมีอาการไอหลังการผ่าตัดและเคลื่อนตัวโดยเร็วที่สุดเป็นสิ่งสำคัญ
คำจาก Verywell
การใส่ท่อช่วยหายใจและการใช้เครื่องช่วยหายใจมีหลายอย่างที่เป็นไปได้ แม้ว่าการเรียนรู้เกี่ยวกับขั้นตอนและความเสี่ยงที่อาจเกิดขึ้นอาจเป็นเรื่องน่ากลัว แต่ตัวเลือกนี้ได้สร้างความแตกต่างอย่างมากในการผ่าตัดและการรักษาเสถียรภาพของบุคคลที่มีภาวะวิกฤต






















-culture-and-stds.jpg)
