Lipitor (atorvastatin) เป็นยาลดคอเลสเตอรอลที่อยู่ในกลุ่มยากลุ่ม statin Statins ลดระดับคอเลสเตอรอลในเลือดโดยการปิดกั้น 3-hydroxy-3methylglutaryl coenzyme A (HMG CoA) reductase ซึ่งเป็นเอนไซม์ที่จำเป็นสำหรับตับในการสร้างคอเลสเตอรอล
Lipitor มาในรูปแบบเม็ดในช่องปากและมีจำหน่ายทั่วไป
รูปภาพของ Scott Olson / Gettyใช้
Lipitor เป็นยาเสริมสำหรับการรับประทานอาหารและมักจะกำหนดไว้ในกรณีที่การเปลี่ยนแปลงวิถีชีวิต (อาหารการออกกำลังกาย) หรือยาอื่น ๆ ไม่ได้ผลในการลดคอเลสเตอรอล ตัวอย่างเช่นอาจใช้สำหรับผู้ที่มีไขมันในเลือดสูงหลัก (ระดับไขมันสูงเนื่องจากปัจจัยทางพันธุกรรม) หรือภาวะไขมันในเลือดสูงแบบผสม (ทั้งไตรกลีเซอไรด์และระดับคอเลสเตอรอลสูง)
Lipitor ใช้ในการรักษาระดับสูง:
- คอเลสเตอรอลรวม
- ไลโปโปรตีนความหนาแน่นต่ำ (LDL ถือเป็นคอเลสเตอรอลที่ "ไม่ดี")
- ไตรกลีเซอไรด์
- Apolipoprotein B (apo B ซึ่งเป็นโปรตีนที่เกี่ยวข้องกับการเผาผลาญไขมันที่เป็นส่วนหนึ่งของไลโปโปรตีนเช่น LDL)
นอกจากนี้ยังสามารถเพิ่มไลโปโปรตีนความหนาแน่นสูง (HDL ซึ่งถือเป็นคอเลสเตอรอล "ดี")
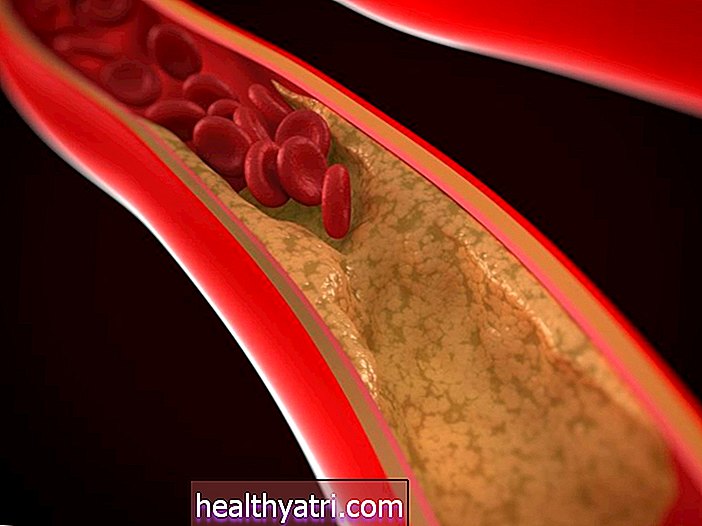
คอเลสเตอรอลและไตรกลีเซอไรด์สามารถอุดตันหลอดเลือดและเพิ่มความเสี่ยงต่อโรคหัวใจ เนื่องจากการเชื่อมโยงนี้มักกำหนดให้ statins เช่น Lipitor เพื่อลดความเสี่ยงของโรคหัวใจวายโรคหลอดเลือดสมองและโรคหลอดเลือดหัวใจตีบในผู้ที่เป็นโรคหัวใจหรือผู้ที่มีปัจจัยเสี่ยงหลายประการในการเป็นโรคหัวใจ
Lipitor ได้รับการรับรองสำหรับผู้ใหญ่และเด็กอายุ 10 ปีขึ้นไป
การใช้งานนอกป้าย
บางครั้งยากลุ่ม statin เช่น Lipitor จะถูกกำหนดให้ปิดฉลากเพื่อพยายามหยุดการลุกลามของโรคแพ้ภูมิตัวเองหรือโรคอักเสบเรื้อรังเช่นโรคระบบประสาทส่วนกลางเสื่อม (secondary progressive multiple sclerosis - SPMS)
นั่นเป็นเพราะนอกเหนือจากการลดไขมัน (ไขมัน) แล้ว Lipitor และสแตตินอื่น ๆ ยังมีผลกระทบใหม่ ๆ เช่นการมีอิทธิพลต่อการตอบสนองของระบบภูมิคุ้มกันการเพิ่มกระบวนการต้านการอักเสบและการปรับเปลี่ยนเส้นทางการส่งสัญญาณเพิ่มเติมที่ยังไม่เข้าใจ
บางครั้งสแตตินยังใช้นอกฉลากสำหรับโรคเกี่ยวกับระบบประสาทเช่นโรคอัลไซเมอร์หรือโรคพาร์คินสันเนื่องจากระดับคอเลสเตอรอลที่สูงมีความสัมพันธ์กับการลุกลามของโรค ผู้ป่วยที่ติดเชื้อเอชไอวีหรือติดเชื้อแบคทีเรียเช่นวัณโรค (TB) อาจได้รับประโยชน์จากผลกระทบที่อาจเกิดขึ้นของยาเหล่านี้ต่อระบบภูมิคุ้มกัน
ก่อนที่จะ
มี statins หลายประเภทและ Lipitor เป็นหนึ่งในตัวเลือกที่มีศักยภาพมากขึ้น นอกจากนี้ยังเป็นหนึ่งในยาลดไขมันที่กำหนดโดยทั่วไปในสหรัฐอเมริกา
สแตตินแต่ละประเภทมีปฏิสัมพันธ์ที่แตกต่างกันกับยาอื่น ๆ และความเสี่ยงของผลข้างเคียงดังนั้นแพทย์ของคุณจะพิจารณาว่าคุณกำลังใช้ยาอะไรอยู่ระดับคอเลสเตอรอลของคุณสูงขึ้นเพียงใดและคุณมีเงื่อนไขอื่นใดในการพิจารณาว่าจะกำหนดยาสแตติน .
ยาเม็ดสแตตินประเภทอื่น ๆ ได้แก่ Mevacor (lovastatin), Pravachol (pravastatin), Crestor (rosuvastatin), Zocar (simvastatin) และ Livalo (pitavastatin) แท็บเล็ตเหล่านี้ส่วนใหญ่ยังมีจำหน่ายเป็นยาสามัญ แคปซูล Statin ได้แก่ Lescol (fluvastatin) และ Ezallor (rosuvastatin) และมีตัวเลือกการระงับช่องปากที่เรียกว่า FloLipid (simvastatin)
แท็บเล็ตแบบขยายมีจำหน่ายในรูปแบบ Lescol XL (fluvastatin) และ Altoprev (lovastatin)
Lipitor มีประสิทธิภาพสูงในการลดคอเลสเตอรอล แต่จากการศึกษาพบว่าเมื่อเทียบกับ statin อื่น ๆ พบว่ามีผู้ป่วยจำนวนมากที่สุดที่หยุดรับประทานเนื่องจากผลข้างเคียงเช่นอาการปวดกล้ามเนื้อหรือความเสียหายตามมาด้วย statin Crestor (rosuvastatin) ซึ่งสูงขึ้นอีก - ตัวเลือกประสิทธิภาพ Simvastatin และ pravastatin ได้รับการยอมรับอย่างดีในการศึกษานี้ แต่ไม่ได้มีศักยภาพหรือประสิทธิผลในการลดคอเลสเตอรอลเช่นเดียวกับ atorvastatin หรือ rosuvastatin Fluvastatin และ lovastatin เป็นตัวเลือกที่มีศักยภาพต่ำเพิ่มเติม
การวิจัยพบว่า rosuvastatin ช่วยลด LDL cholesterol ได้เฉลี่ย 51% ตามด้วย atorvastatin ที่ 45%, simvastatin ที่ 37% และ pravastatin ที่ 25%
ข้อควรระวังและข้อห้าม
หากคุณมีอาการป่วยบางอย่างคุณไม่ควรทาน Lipitor ในกรณีเหล่านี้ผู้ให้บริการด้านการดูแลสุขภาพของคุณอาจให้การรักษาแบบอื่นเพื่อลดระดับไขมันของคุณ:
- ภูมิแพ้หรือแพ้ง่าย: หากคุณเคยแพ้ Lipitor หรือส่วนผสมใด ๆ มาก่อนคุณไม่ควรทานยานี้
- โรคตับที่ใช้งานอยู่: หากคุณมีโรคตับที่ทำงานอยู่หรือไม่สามารถอธิบายได้ระดับเอนไซม์ในตับสูงผิดปกติไม่ควรรับประทาน Lipitor ซึ่งรวมถึงโรคตับจากแอลกอฮอล์เรื้อรัง
- การตั้งครรภ์: Lipitor จัดอยู่ในประเภทการตั้งครรภ์ X ยานี้ได้รับการพิสูจน์ว่าสามารถข้ามกำแพงรกในหนูได้และมีรายงานการแท้งบุตรและความผิดปกติของทารกในครรภ์ในการศึกษาในสัตว์ทดลอง นอกจากนี้ยังมีรายงานในหญิงตั้งครรภ์ที่รับประทานยากลุ่มสแตติน หากคุณกำลังวางแผนที่จะตั้งครรภ์หรือกำลังตั้งครรภ์และกำลังใช้ Lipitor ให้หยุดรับประทานและติดต่อผู้ให้บริการด้านการดูแลสุขภาพของคุณ
- การพยาบาล: Lipitor อาจเข้าสู่น้ำนมแม่และไม่ทราบว่าสิ่งนี้จะมีผลต่อลูกของคุณอย่างไร
พูดคุยกับแพทย์ของคุณเกี่ยวกับยาอาหารเสริมและวิตามินทั้งหมดที่คุณทานอยู่ ในขณะที่ยาบางชนิดมีความเสี่ยงในการมีปฏิสัมพันธ์เล็กน้อย แต่ยาอื่น ๆ อาจห้ามใช้หรือแจ้งให้พิจารณาอย่างรอบคอบว่าข้อดีของการรักษามีมากกว่าข้อเสียในกรณีของคุณหรือไม่
ปริมาณ
แท็บเล็ต Lipitor มีขนาด 10, 20, 40 และ 80 มิลลิกรัม (มก.) ที่รับประทานวันละครั้งตามคำแนะนำของผู้ให้บริการด้านการดูแลสุขภาพของคุณ
ขนาดเริ่มต้นมาตรฐานสำหรับผู้ใหญ่คือ 10 ถึง 20 มก. ผู้ที่ต้องการลด LDL คอเลสเตอรอลอย่างน้อย 45% อาจเริ่มต้นด้วยขนาด 40 มก.
แพทย์ของคุณอาจเพิ่มขนาดยาอย่างช้าๆตามความจำเป็นโดยขึ้นอยู่กับระดับ LDL และการตอบสนองของคุณต่อยา
ปริมาณเริ่มต้นสำหรับวัยรุ่นอายุ 10 ถึง 17 ปีที่มีรูปแบบของคอเลสเตอรอลสูงที่สืบทอดมาคือ 10 มก. ขึ้นไปสูงสุด 20 มก. วันละครั้ง
ปริมาณที่ระบุไว้ทั้งหมดเป็นไปตามผู้ผลิตยา ตรวจสอบใบสั่งยาของคุณและพูดคุยกับแพทย์ของคุณเพื่อให้แน่ใจว่าคุณได้รับปริมาณที่เหมาะสมสำหรับคุณ อย่าเพิ่มปริมาณของคุณโดยที่แพทย์ไม่ตกลง
การปรับเปลี่ยน
ผู้ป่วยที่มีอายุ 65 ปีขึ้นไปมีความเสี่ยงต่อการเกิดผลข้างเคียงของกล้ามเนื้อและกระดูกกับ Lipitor และอาจต้องใช้ยาในขนาดที่ต่ำลงหรือหยุดใช้ยาหากพบว่ามีอาการกล้ามเนื้ออ่อนแรงหรือสลายตัว
วิธีการใช้และจัดเก็บ
Lipitor สามารถรับประทานได้ทั้งที่มีหรือไม่มีอาหาร ดูดซึมได้อย่างรวดเร็วถึงระดับความเข้มข้นสูงสุดในเลือดภายในเวลาประมาณสองชั่วโมง Lipitor จะเริ่มลดคอเลสเตอรอลภายในเวลาประมาณสองสัปดาห์หลังจากเริ่มใช้ยา
ควรรับประทาน Lipitor ร่วมกับอาหารเพื่อลดคอเลสเตอรอลและไตรกลีเซอไรด์
เก็บแท็บเล็ตไว้ที่อุณหภูมิห้องที่ควบคุมได้ซึ่งควรอยู่ที่ 68 ถึง 77 องศาฟาเรนไฮต์
หากคุณพลาดยา Lipitor ให้รับประทานทันทีที่คุณจำได้ แต่ถ้าเกินกว่า 12 ชั่วโมงนับจากที่ได้รับยาที่ไม่ได้รับให้ข้ามไปและทานยาตามกำหนดเวลาถัดไป อย่ารับประทานสองครั้งพร้อมกัน
หากคุณทาน Lipitor มากเกินไปหรือใช้ยาเกินขนาดให้รีบไปพบแพทย์ทันที
ผลข้างเคียง
เช่นเดียวกับยาทุกชนิดและยากลุ่ม statin ทั้งหมด Lipitor มีความเสี่ยงต่อผลข้างเคียง บางคนอาจร้ายแรงหรือต้องได้รับการรักษาดังนั้นจึงควรตระหนักถึงสิ่งเหล่านี้
เรื่องธรรมดา
- ทางเดินจมูกบวม / เจ็บและหลังคอ (โพรงจมูกอักเสบ)
- อาการปวดข้อ
- ท้องร่วง
- ปวดขา
- การติดเชื้อทางเดินปัสสาวะ (UTIs)
หากคุณกำลังประสบกับผลข้างเคียงจากการใช้ Lipitor ที่เป็นเวลานานหรือน่ารำคาญคุณควรแจ้งให้ผู้ให้บริการด้านการดูแลสุขภาพของคุณทราบ
รุนแรง
- ปวดเมื่อยกล้ามเนื้ออ่อนแอหรือปวดอย่างไม่สามารถอธิบายได้
- ปัสสาวะสีน้ำตาลหรือสีเข้ม
- ไม่สบาย (รู้สึกไม่สบายหรือเจ็บป่วยโดยทั่วไป)
- ไข้
- หายใจลำบาก
- อาการบวมที่ใบหน้าหรือลำคอ
บางคนมีอาการแพ้ atorvastatin หากคุณพบสัญญาณของอาการแพ้ควรไปพบแพทย์โดยด่วน
นอกจากนี้ยังมีผลข้างเคียงที่หายาก แต่ร้ายแรงที่ส่งผลต่อกล้ามเนื้อโครงร่าง Lipitor อาจทำให้เกิดโรคกล้ามเนื้อ (โรคกล้ามเนื้อที่ทำให้ปวดเมื่อยกล้ามเนื้อหรืออ่อนแรง) และ rhabdomyolysis (การสลายตัวของกล้ามเนื้อ)
อาการของ rhabdomyolysis ได้แก่ อาการปวดกล้ามเนื้อ / อ่อนแรงและปัสสาวะสีเข้ม นอกจากนี้ยังมีกรณีของ rhabdomyolysis ที่นำไปสู่ปัญหาไตรวมถึงไตวายในขณะที่รับประทาน Lipitor
หากคุณพบอาการปวดกล้ามเนื้อความอ่อนโยนความเจ็บปวดหรือความอ่อนแอโดยไม่ทราบสาเหตุโดยเฉพาะอย่างยิ่งหากมีอาการไม่สบายตัวและมีไข้ให้แจ้งผู้ให้บริการด้านการดูแลสุขภาพของคุณทันที ปริมาณ Lipitor ของคุณอาจต้องลดลงหรือหยุดลง
ความเสี่ยงของการเกิด rhabdomyolysis อาจเพิ่มขึ้นหากคุณกำลังใช้ยาอื่นหรืออายุมากกว่า 65 ปี
คำเตือนและการโต้ตอบ
ในขณะที่คุณใช้ Lipitor แพทย์ของคุณจะให้คุณเข้ารับการตรวจเลือดเป็นระยะเพื่อติดตามระดับคอเลสเตอรอลของคุณและตรวจสอบว่าต้องปรับขนาดยาของคุณหรือไม่
คุณอาจต้องได้รับการตรวจสอบอย่างใกล้ชิดมากขึ้นหากคุณมีอาการป่วยบางอย่างที่อาจทำให้รุนแรงขึ้นโดยการใช้ยาหรือเพิ่มความเสี่ยงของผลข้างเคียง
หากคุณมีเงื่อนไขใด ๆ ต่อไปนี้ผู้ให้บริการด้านการดูแลสุขภาพของคุณอาจตัดสินใจที่จะเริ่มให้คุณรับประทาน Lipitor ในปริมาณที่น้อยลงและจะต้องติดตามคุณเพื่อพิจารณาว่าการรับประทาน Lipitor จะเป็นอันตรายต่อคุณหรือไม่:
- เอนไซม์ในตับสูงขึ้น: Lipitor สามารถเพิ่มเอนไซม์ในตับ aspartate aminotransferase (AST) และ alanine aminotransferase (ALT) แม้ว่าการเพิ่มขึ้นนี้จะไม่รุนแรงและเป็นเพียงชั่วคราวในกรณีส่วนใหญ่ผู้ให้บริการด้านการดูแลสุขภาพของคุณจะตรวจสอบระดับเหล่านี้เพื่อให้แน่ใจว่าเอนไซม์ในตับของคุณจะไม่เพิ่มขึ้นถึงระดับที่เป็นอันตรายซึ่งบ่งบอกถึงการบาดเจ็บของตับหากระดับของเอนไซม์เหล่านี้สูงคุณอาจต้อง เพื่อเปลี่ยนไปใช้ยากลุ่ม statin ที่มีศักยภาพน้อยเช่น pravastatin หรือหยุดรับประทานยา statin โดยสิ้นเชิง
- ระดับน้ำตาลในเลือดสูงขึ้น: จากการศึกษาพบว่า atorvastatin อาจเพิ่มระดับฮีโมโกลบิน A1C และระดับน้ำตาลในการอดอาหารหากคุณเป็นโรคเบาหวานหรือมีความเสี่ยงต่อการเกิดโรคผู้ให้บริการด้านการดูแลสุขภาพของคุณอาจตรวจสอบมาตรการเหล่านี้ในเลือดของคุณและปรับขนาดของ Lipitor
- การด้อยค่าของไต: หากคุณมีประวัติความผิดปกติของไตคุณจะต้องได้รับการตรวจสอบอย่างใกล้ชิดสำหรับผลกระทบของกล้ามเนื้อหรือไตในขณะที่รับประทาน Lipitor เนื่องจากภาวะนี้อาจเป็นปัจจัยเสี่ยงต่อการเกิด rhabdomyolsis ที่มีไตวาย
- ปัญหาเกี่ยวกับต่อมไทรอยด์: ภาวะไทรอยด์ทำงานต่ำที่ไม่สามารถควบคุมได้ (ต่อมไทรอยด์ทำงานน้อย) อาจเพิ่มความเสี่ยงต่อการเป็นโรคกล้ามเนื้ออ่อนแรงและ rhabdomyolsis กับ Lipitor
Lipitor อาจจำเป็นต้องระงับชั่วคราวหรือหยุดใช้ด้วยเงื่อนไขบางประการที่อาจนำไปสู่โรคกล้ามเนื้อหรือไตล้มเหลวด้วย rhabdomyolysis ซึ่งอาจรวมถึงสิ่งต่อไปนี้:
- การติดเชื้อรุนแรง
- ความดันโลหิตต่ำ (ความดันโลหิตต่ำ)
- การผ่าตัดใหญ่
- การบาดเจ็บทางร่างกายจากการบาดเจ็บ
- ความผิดปกติของการเผาผลาญต่อมไร้ท่อและอิเล็กโทรไลต์อย่างรุนแรง
- อาการชักที่ไม่สามารถควบคุมได้
Lipitor อาจทำให้เกิดปัญหาเกี่ยวกับตับได้ดังนั้นควรแจ้งผู้ให้บริการด้านการดูแลสุขภาพของคุณหากคุณดื่มแอลกอฮอล์ทุกวัน คุณอาจต้องตรวจเลือดเพื่อตรวจตับ
อย่าดื่มน้ำเกรพฟรุตในขณะที่ทานยานี้เนื่องจากอาจทำให้ความสามารถในการเผาผลาญของร่างกายลดลงและเพิ่มความเข้มข้นของ Lipitor ในเลือด
ยาและอาหารเสริมสามารถโต้ตอบกับ Lipitor ได้เช่นกันและบางชนิดสามารถเพิ่มโอกาสในการเกิดผลข้างเคียงโดยเฉพาะโรคระบบประสาท หากคุณกำลังใช้ยาเหล่านี้กับ Lipitor ผู้ให้บริการด้านการดูแลสุขภาพของคุณอาจต้องปรับขนาดยาติดตามผลข้างเคียงของคุณอย่างใกล้ชิดมากขึ้นหรือหยุดยาตัวใดตัวหนึ่ง:
- ยาลดคอเลสเตอรอลอื่น ๆ : การทานไฟเบรต (หรือที่เรียกว่าอนุพันธ์ของกรดไฟบริก) ร่วมกับ Lipito จะเพิ่มความเสี่ยงต่อการเป็นโรคกล้ามเนื้อ
- ผลิตภัณฑ์เสริมอาหารไนอาซิน: การรับประทานวิตามินบี 3 (กรดนิโคติน) อาจมีผลในการปรับเปลี่ยนไขมัน เมื่อใช้ผลิตภัณฑ์เสริมอาหารไนอาซินร่วมกับ Lipitor อาจมีความเสี่ยงต่อการเป็นโรคกล้ามเนื้อเพิ่มขึ้น
- Sandimmune (cyclosporine): หากคุณกำลังใช้ยากดภูมิคุ้มกันนี้เพื่อลดความเสี่ยงที่ร่างกายของคุณจะปฏิเสธการปลูกถ่ายอวัยวะอย่าให้ Lipitor เกิน 10 มก. ต่อวันเนื่องจากความเสี่ยงที่เพิ่มขึ้นของโรคกล้ามเนื้อและ rhabdomyolysis
- Biaxin (clarithromycin): ยาปฏิชีวนะนี้ใช้สำหรับการติดเชื้อแบคทีเรียหลายชนิดยับยั้งเอนไซม์ในตับ CYP3A4 อย่างมากซึ่งสามารถเพิ่มระดับ Lipitor ในเลือดรวมทั้งความเสี่ยงต่อการเกิดโรคกล้ามเนื้อและ rhabdomyolysis ปริมาณของ Lipitor ไม่ควรเกิน 20 มก. ต่อวันโดยไม่ต้องติดตามอย่างใกล้ชิด
- Onmel (itraconazole): ยาต้านเชื้อรานี้ยังเป็นตัวยับยั้ง CYP3A4 ที่แข็งแกร่ง Lipitor ไม่ควรเกิน 20 มก. ต่อวันโดยไม่ต้องติดตามอย่างใกล้ชิด
- สารยับยั้งเอนไซม์โปรตีเอสเอชไอวี: Norvir (ritonavir) บวก Invirase (saquinavir) หรือ Kaletra (lopinavir, ritonivir) เป็นสารยับยั้ง CYP3A4 ที่แข็งแกร่งและ Lipitor ไม่ควรเกิน 20 มก.
- ยาคุมกำเนิด: หากยาเม็ดคุมกำเนิดมี norethindrone (รูปแบบของฮอร์โมนโปรเจสเตอโรน) หรือ ethinyl estradiol (รูปแบบของฮอร์โมนเอสโตรเจน) ฮอร์โมนเหล่านี้อาจเพิ่มขึ้นเมื่อรับประทานร่วมกับ Lipitor
- Lanoxin (ดิจอกซิน): ระดับดิจอกซินในเลือดซึ่งใช้ในการรักษาภาวะหัวใจล้มเหลวหรือจังหวะการเต้นของหัวใจที่ผิดปกติสามารถเพิ่มขึ้นประมาณ 20% เมื่อรับประทานร่วมกับ Lipitor จำเป็นต้องมีการตรวจสอบอย่างรอบคอบ
- Rifadin (rifampin): Rifadin ซึ่งใช้ในการรักษาวัณโรค (TB) ควรรับประทานในเวลาเดียวกันกับ Lipitor หากใช้ Lipitor หลังจาก Rifampin จะสามารถลดระดับ Lipitor ในเลือดได้
- Colcrys (colchicine): ทั้ง colchicine และ Lipitor มีความเสี่ยงต่อการเป็นโรคกล้ามเนื้อและการรับประทานร่วมกันอาจเพิ่มผลข้างเคียงนี้

-for-heart-failure.jpg)